Qu'est-ce que l'hémiplégie?

Savez-vous ce qu'est l'hémiplégie? Pour la majorité des personnes, qui dit handicap dit chaise roulante. Parce que le pictogramme du handicap est une personne en chaise roulante, dans la logique réductrice des gens, une personne handicapée doit forcément être dans une chaise roulante. Une personne qui se dit être handicapée, qui n'est pas en chaise roulante et qui marche sans moyens auxiliaires serait alors une menteuse?
Je suis constamment confronter aux regards des gens qui me dévisagent lorsque je sors de ma voiture marquée du sticker bleu "personne handicapée" collé sur la porte arrière et du macaron du même titre posé sous le pare brise avant (le macaron est obligatoire mais pas le sticker) lorsque je me parque sur une place bleue handicapée. Ils se demandent ce que j'ai et pourquoi je prends la place d'une "personne à mobilité réduite" alors que je marcher sans aide quelconque. Ce regard, j'y suis habituée hélas. Et ce qui est encore plus choquant c'est quand je me fait insulter car j'ai soi disant pris une place qui, selon une personne lambda, ne me revient pas de droit. Si si, je vous assure, les personnes se permettent de juger sans connaître. Il y a donc encore un gros travail à faire à ce niveau-là; pour inculquer aux gens le droit et le respect des personnes en situation de handicap, mais surtout expliquer que le handicap n'est pas toujours visible. Il n'y a pas qu'une seule forme de handicap; il y en a plusieurs. Et ici, je vais vous parler d'une forme de handicap qui ne nécessite pas forcément de fauteuil roulant et parfois même qui est invisible au premier abord.
Table des matières
Comme vous allez le constater, cet article est particulièrement long. J'ai ainsi opté pour une table des matières afin que vous puissiez naviguer sur cette page à votre guise. Vous pourrez ainsi piocher dans ce qui vous intéresse car le but de cet article est de vous informer sur l'hémiplégie et non de vous ennuyer et de vous perdre dans des descriptions trop longues à votre goût.
-
Définition de la paralysie
-
Définition de l'hémiplégie
-
Les causes de l'hémiplégie
-
AVC ischémique
-
AVC hémorragique
-
Quelles sont les personnes à risque de faire un AVC ?
-
Reconnaître les premiers signes d'un AVC
-
-
Les séquelles de l'hémiplégie
-
Les troubles de la sensibilité
-
Les troubles de la déglutition
-
Les troubles sphinctériens urinaires et recto-anaux (Difficultés à contrôler les selles et/ou l’urine)
-
Les troubles de la sexualité
-
La douleur
-
L'héminégligence
-
L'aphasie
-
La fatigue chronique
-
Les troubles psychologique
-
Les troubles du comportement
-
Les troubles de l'apprentissage et du développement chez l'enfant
-
-
Traitements: l'hémiplégie, peut-on en guérir?
-
Prise en charge: qui sont ces professionnels de la santé
1. Définition de la paralysie
Afin de comprendre ce qu'est l'hémiplégie, nous devons commencer par comprendre ce qu'est la paralysie. En effet, le mot hémiplégie est composé du préfixe hémi qui signifie demi / moitié, et du suffixe plégie; synonyme de paralysie qui est défini par une diminution de la motricité ou encore une perte de mouvement d'un ou plusieurs muscles. Cette diminution de contractilité musculaire peut être complète ou partielle (on parle alors de parésie dans le deuxième cas).(1)
Pourquoi cette perte de capacité à bouger un muscle: parce que notre système nerveux (vu comme un immense réseau électrique qui parcourt l'intégralité du corps humain) a été abîmé ou détruit à un endroit donné et donc l'information de bouger le muscle voulu ne peut plus passer. En effet, le système nerveux est le lieu de la communication ultra-rapide entre les différentes parties de notre organisme ainsi qu'entre l'environnement extérieur et notre corps. Cette communication se fait grâce à nos nerfs qui transmettent des informations, de nature électriques et chimiques, de nos organes à notre cerveau (message nerveux sensitif ascendant dit afférent) et de notre cerveau à nos organes ou nos muscles (message nerveux moteur descendant dit efférent). Ainsi, lorsque le système nerveux est endommagé à un endroit donné, la communication entre notre cerveau, qui envoie l'information de bouger une partie de notre corps, et le muscle, qui reçoit la dite information, ne se fait plus.
Il existe un grand nombre de paralysies suivant l'endroit où le système nerveux a été détérioré (c'est à dire, là où la communication ne passe plus). Une paralysie peut ainsi être lié à une atteinte au niveau du système nerveux central (SNC), du système nerveux périphérique (SNP) ou des muscles. Le système nerveux central comprend l’encéphale (composé du cerveau, du cervelet et du tronc cérébral) et la moelle épinière (située dans la colonne vertébrale) tandis ce que le système nerveux périphérique comprend tous les nerfs du corps humain (image [1]).(2)
Dans cet article, je vais vous parler uniquement de la paralysie cérébrale car l'hémiplégie découle exclusivement d'une atteinte au niveau du système nerveux central (en rose sur l'image [1]).(3)

[1] Architecture du système nerveux : Le cerveau et la moelle épinière constituent le système nerveux central, SNC (en rose). Les nerfs et les organes sensoriels constituent le système nerveux périphérique, SNP (en orange). (4)
Les 3 formes les plus connues de paralysie cérébrale sont:
-
La paraplégie est la paralysie de la moitié inférieure du corps
-
La tétraplégie est la paralysie des quatre membres
-
L’hémiplégie est la paralysie d’un hémicorps (droit ou gauche)
Je pense que la majorité d'entre vous savent ce qu'est la paraplégie et/ou la tétraplégie (bien sûr, tout le monde connait cette dernière forme de handicap par la fameuse histoire de Christopher Reeve ou plus récemment le film "Les Intouchables" qui décrit bien la tétraplégie), mais peut savent ce qu'est l'hémiplégie. Je vais donc corriger cela.
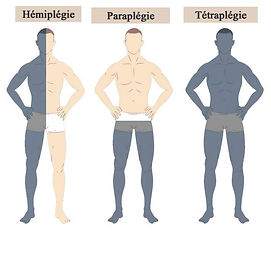
[2]Les différents types de paralysie (5)
2. Définition de l'hémiplégie
Maintenant que je vous ai introduit aux grandes lignes de la paralysie cérébrale, je peux vous expliquer plus en détail ce qu'est l'hémiplégie. Comme vu un peu plus haut, l'hémiplégie est donc une forme particulière de paralysie qui touche une des deux moitiés latérales du corps, soit la moitié droite, soit la moitié gauche. Cette paralysie est causé par une lésion au niveau du système nerveux central. Ainsi, les ordres d'exécution des mouvement envoyés par notre cerveau ne sont plus transmis aux muscles ce qui fait qu'une personne hémiplégique aura une perte plus ou moins complète de sa motricité volontaire dans une moitié de son corps. Différentes parties de la moitié du corps peuvent être touchées en fonctions de l'atteinte cérébrale : visage, main, bras, jambe et/ou pied. Pour comprendre un peu mieux les différentes atteintes, on va faire un petit zoom sur notre cerveau:(6)
Comme expliqué dans mon article "Rallumons notre cerveau" au sujet de la plasticité cérébrale, notre cerveau est constitué de 2 hémisphères cérébraux: La partie droite et la partie gauche du cerveau. Anatomiquement et physiologiquement, ces 2 hémisphères ne sont pas identiques mais symétriques : chaque hémisphère comporte des aires visuelles, motrices, auditives, etc... qui répondent aux stimuli sensoriels extérieurs. Ici, nous allons nous concentrer sur la partie motrice.

[3]La commande de tous nos mouvements volontaires provient de notre cerveau. La région impliquée dans le contrôle de ces mouvements volontaires est le cortex moteur.(7)
La réalisation d'un mouvement volontaire se produit au niveau du cerveau tandis que les mouvements réflexes sont effectués par la moelle épinière. La région du cerveau responsable des mouvements volontaires est le cortex moteur ou aire motrice (image [3]). Sur l'image [4], vous pouvez voir une coupe frontale du cerveau montrant les 2 cortex moteurs présents symétriquement dans les hémisphères gauche (en violet) et droite (en orange) du cerveau, chacun contrôlant la partie opposée du corps : le cortex moteur de l’hémisphère droit contrôle ainsi les mouvements de la partie gauche du corps et inversement. C’est ce que l’on appelle le contrôle croisé. Le croisement du message nerveux se produit au niveau du bulbe rachidien.(8)
Pour exécuter un mouvement, le cerveau communique avec les muscles par l'intermédiaire de neurones (cellules du système nerveux). De notre cerveau à nos muscles, il n’y a que deux types de neurones qui se relaient pour réaliser un mouvement volontaire : Les neurones qui vont du cortex moteur à la moelle épinière sont les neurones pyramidaux (nommés ainsi car leur corps cellulaire est de forme triangulaire); ceux qui quittent la moelle épinière pour se connecter au muscles (fibres musculaires) sont les neurones moteurs ou motoneurones. Ainsi, la stimulation de neurones pyramidaux spécifiques entraînera la contraction bien précise d'un muscle, via les motoneurones. Ce ne seront donc pas les mêmes neurones pyramidaux qui transmettront l'information si on bouge la main ou la jambe.(9)
À chaque muscle sa zone du cortex
Les travaux du neurochirurgien canadien Wilder Penfield (1891-1976) ont permis de dresser une cartographie des régions du cortex moteur qui sont impliquées dans le contrôle du mouvement des différentes parties du corps humain ainsi que celle des régions du cortex somesthésique (sensations de chaleur, de pression, de proprioception ou de douleur) impliquées dans les différentes fonctions sensitives. Dans les années 1950, W. Penfield établit ainsi une carte motrice (en rouge sur l'image [5]) où chaque partie du corps y est représentée proportionnellement à la zone du cortex responsable du mouvement de l'organe en question. Il fit de même pour l'aire somesthésique (en bleu sur l'image [5]).(8)

[4]Trajet de l'information nerveuse du cortex jusqu'au muscle lors d'un mouvement volontaire(10)
En effet, le cortex moteur mobilise certains neurones qui iront activer des muscles bien précis. Chaque partie du corps est pris en charge par une zone plus ou moins large du cortex moteur. Plus la zone est grande plus la complexité et la finesse des mouvements est importante. Ainsi la langue, bien que plus petite en taille que la jambe, a des capacités motrices bien plus riches, ce qui implique une zone de contrôle plus étendue dans le cerveau.(8)

[5]Cartographie de l'aire motrice (en rouge) et de l'aire somato-sensorielle (en bleue) : Chaque organe est représenté au dessus de l'aire motrice impliquée dans les mouvements que ceux-ci peuvent effectuer ainsi qu'au dessus de l'aire sensitive impliquée dans les différentes sensations que chacun de ces organes peut ressentir.(11)
3. Les causes de l'hémiplégie
Comme expliqué ci-dessus, l'hémiplégie est causée par une lésion (destruction ou détérioration des cellules nerveuses) au niveau du système nerveux central, touchant une partie du cerveau ou de la moelle épinière. Plusieurs causes peuvent être à l'origine d'une telle lésion :
-
L'atteinte congénitale c'est-à-dire présentes dès la naissance : L'hémiplégie congénitale peut être due à une mutation génétique, la pression artérielle de la mère trop élevée ou trop basse pendant la gestation (causant des fragilités au niveau des vaisseaux sanguins du SNC chez le bébé), une malformation cérébrale, une infection ou encore un manque d'oxygénation du SNC (cordon ombilical autour du cou du bébé par exemple). Les hémiplégies congénitales se produisent in utéro mais peuvent aussi apparaître à la naissance ou un peu plus tard dans le développement du bébé. En effet, il peut y avoir des complications à l'accouchement ou encore des complications chez les prématurés qui peuvent causer des paralysies cérébrales touchant les motoneurones d'un des deux hémisphères du cerveau.(12)
-
L'hémiplégie peut être causée par une tumeur cérébrale, un traumatisme (hématomes ou contusions cérébrales), une infection virale (encéphalite) ou encore des maladies inflammatoires du SNC (sclérose en plaques, méningite, vascularite...).
-
La principale cause d'hémiplégie est l'Accident Vasculaire cérébral (AVC) : L'accident vasculaire cérébral est une atteinte neurologique soudaine d'origine vasculaire, c'est-à-dire qui touche les vaisseaux sanguins du cerveau. Ces derniers sont constitués d'artères et de veines dont le rôle est de transporter le sang, l’oxygène et les éléments nutritifs dans tout l'organisme, y compris le cerveau (du cœur vers les organes pour les artères et des organes vers le cœur pour les veines). Le sang est pompé dans les vaisseaux sanguins par le cœur, lors de chaque pulsation. Un accident vasculaire cérébral (AVC) désigne alors une détérioration des vaisseaux sanguins dans une partie donnée du cerveau qui est alors subitement privé de sang. Par conséquent, certaines zones du cerveau ne reçoivent plus d’oxygène ni de nutriments ce qui entraine la mort des neurones dans les zones affectées. La gravité de l’AVC dépend des zones touchées par la lésion cérébrale et son étendue.(15)
Les AVC peuvent être transitoires (AIT) ou permanents. Dans le premier cas, les symptômes durent en général moins d’une heure et aucune lésion cérébrale n’est visible à l'imagerie cérébrale. Dans le second cas, les séquelles sont permanentes. Elles peuvent s'améliorer avec le temps et un suivi médical assidu ainsi que des thérapies adaptées sont essentielles pour aider la personne atteinte dans son quotidien.
On distingue deux types d'AVC selon la nature des troubles de la circulation sanguine en cause :
-
Les AVC d'origine ischémique (prononcez : is-qué-mique), lorsqu'un vaisseau sanguin se bouche. Ces AVC représentent 80% des cas.
-
Les AVC d'origine hémorragique, lorsqu'un vaisseau sanguin se rompt, provoquant une hémorragie cérébrale. Ces AVC représentent alors 20% des cas.(15)

[6] Accident Vasculaire Cérébral : schéma montrant la différence entre un AVC hémorragique et un AVC ischémique (14)
De plus, l'AVC peut se produire dans une veine ou une artère. Ainsi, il existe différents types d'AVC ischémiques et hémorragiques en fonction du vaisseau sanguin qui est en cause, de la localisation de la lésion dans l'encéphale et du mécanisme qui mène à cette lésion.
3.1. AVC ischémique

[7] Mécanisme de l'accident vasculaire cérébral ischémique.(17)
Comme vu un peu plus haut, l'AVC ischémique est donc causé par la présence d'un caillot (sang coagulé ou plaque de cholestérol) qui bloque la circulation sanguine. L'obstruction d'une artère cérébrale ou à destination du cerveau provoque une anoxie (diminution de l'apport d'oxygène) dans la région du cerveau vascularisée par l’artère bouchée (zone en gris sur l'image [7]). Les neurones de la région cérébrale touchée sont en hypoxie, c’est-à-dire qu’elles ne reçoivent plus suffisamment d’oxygène et de nutriments, indispensables à leur survie.(16)
Lorsque cette situation se prolonge, les cellules meurent entrainant la perte des fonctions cérébrales associées aux régions touchées. Dans un premier temps, la mort cellulaire ne se produit que dans une zone réduite, proche de l’obstruction. Autour de ce périmètre, on observe une "zone de pénombre" (sur les imageries cérébrales) où les dommages causés sont réversibles si la circulation sanguine est rétablie rapidement, c’est-à-dire moins de 6 heures après les premiers signes de l’AVC.(16)
L'AVC ischémique artériel est du à la présence d'un caillot dans une artère cérébrale:
-
Dans 40 à 50% des cas, le caillot se forme directement dans le cerveau, dans une artère intracrânienne. On parle alors de thrombose cérébrale.
-
Dans 30 % des cas, le caillot prend forme dans une autre partie du corps, en général dans le cœur ou dans l'une des 2 artères carotidiennes (artères du cou qui amène le sang chargé d'oxygène et de nutriments au cerveau). Le caillot remonte jusqu'au cerveau et bloque la circulation sanguine. On parle ici d'embolie cérébrale.(16)
L'AVC ischémique veineux se produit lorsqu'un caillot bouche une veine cérébrale ou un sinus veineux cérébral (système veineux drainant le cerveau). Dans ces cas-là, on parle de thrombose veineuse cérébrale, de thrombophlébite cérébrale ou encore de thrombose des sinus veineux cérébraux. Cette forme d'AVC est très rare, il représente seulement 0,5 à 1% des accidents vasculaires cérébrales. Les séquelles de ce type d'AVC peuvent être graves, surtout si l'occlusion se produit dans les sinus veineux cérébraux qui sont responsables de drainer le cerveau.(18)
3.2. AVC hémorragique
L’AVC hémorragique, comme nous l'avons vu plus haut, correspondent à un saignement après rupture d’un vaisseau sanguin (représenté sur l'image [8]). S'il s'agit de la cause la moins fréquente, elle est également la plus grave. Il existe 2 types d'AVC hémorragiques suivant l'endroit de l’hémorragie dans le cerveau : l'hémorragie méningée est observée lorsque le sang se répand dans les méninges, c'est-à-dire au niveau de l'enveloppe qui entoure le cerveau. L'hémorragie intracérébrale est, comme son nom l'indique, localisée à l'intérieur du cerveau. L'AVC hémorragique est le plus souvent artérielle. L'hémorragie veineuse est la conséquence d'une thrombophlébite cérébrale. La rupture se produit par éclatement de la veine comprimé par le caillot.(19)
L'AVC hémorragique peut être causé par différents mécanismes dont les principaux sont :
1. La dissection artérielle : Le saignement résultant du déchirement d'une artère provoque une accumulation de sang dans l’espace intracrânien. Suite à quoi un hématome se forme et comprime les tissus cérébraux empêchant alors la circulation dans la zone cérébrale affectée. Les dissections touchent principalement les artères cérébrales et carotidiennes. Les dissections veineuses sont assez rares. La dissection d’une artère cérébrale survient généralement après un traumatisme mineur et celle au niveau de la carotide est majoritairement causée par un coup du lapin.(20)

[8] Mécanisme de l'accident vasculaire cérébral hémorragique.(17)
2. La rupture d'un anévrisme : Un anévrisme cérébral est une dilatation anormale de la paroi d’une artère (plus rarement d’une veine) au niveau du cerveau. Cette dilatation entraîne la création d’une poche de sang, appelée sac anévrismal. Un anévrisme peut être d’origine héréditaire (environ 10% des anévrismes), être lié à une malformation congénitale non héréditaire, mais il peut aussi survenir plus tard dans la vie en raison d'une maladie, d'un traumatisme crânien ou de mauvaises habitudes de vie (tabagisme, alcoolisme... ). Les anévrismes se créent souvent à des endroits où la pression sanguine est la plus forte, notamment au niveau de bifurcation des artère intracrânienne. L'apparition d'un anévrisme cérébral cause un affaiblissement au niveau de la paroi artérielle ce qui la fragilise. L'usure de la paroi artérielle ou l'élévation subite de la pression sanguine provoque la rupture de l'anévrisme ce qui donne lieu a une hémorragique. Le sang se répand dans le cerveau et comprime les tissus environnants (zone en gris sur l'image [8]). Ces tissus cérébraux ne reçoivent plus de sang ce qui produit une anoxie des neurones touchés par l'hémorragie. Si la circulation sanguine n'est pas rétablie à temps, les neurones entrent dans un processus de dégénérescence et meurent. À cela vient s'ajouter la toxicité du contact direct du sang avec les cellules nerveuses et la pression sur le cerveau qui augmente avec le volume du sang qui s'accumule dans la boîte crânienne.(14), (19)
3.3. Quelles sont les personnes à risque de faire un AVC ?
Les AVC ischémiques dépendent de la formation d'un caillot. Le plus souvent, le caillot se forme à partir de plaque de cholestérol lorsque le taux de mauvais cholestérol dans le sang est trop élevé. Le caillot se forme alors d'un amalgame de graisse et de sang qui se dépose sur la paroi interne d'une artère. Cet amalgame est appelé athérome. Les plaques d'athéromes se forment chez les personnes atteintes d’athérosclérose. L'hypertension artérielle chronique, l'hypercholestérolémie, le diabète, le tabagisme, le surpoids, l'inactivité et l'âge favorise fortement la formation des plaques d'athérome. Certaines maladies du cœur (maladie cardiovasculaire ou génétique) peuvent provoquer la formation d'un caillot de sang qui va ensuite être transporté au cerveau. Des problèmes de coagulation ou des maladies du sang tel que la drépanocytose peuvent également être à l'origine d'AVC ischémique.(19)
D’autres facteurs comme l’utilisation de contraceptifs oraux ou l’inflammation des vaisseaux sanguins (vascularite) peuvent augmenter le risque d'AVC ischémiques. Finalement, des traumatismes au niveau de la tête ou du cou peuvent provoquer des AVC de type ischémique ou hémorragique.(19)
Les AVC hémorragiques sont le plus souvent liés à une hypertension artérielle non ou mal maîtrisée. En effet, l'hypertension artérielle chronique affaibli à la long les artères intracrâniennes qui finiront pas se rompre. Des anomalies au niveau des vaisseaux sanguins (malformations vasculaires congénitale ou anévrisme) peuvent aussi causé la rupture d'une artère cérébrale. Moins souvent, l’hémorragie découlera d'une malformation veineuse. S’ajoutent à cela des facteurs de risque comme le tabagisme, l’alcoolisme, le diabète, une tumeur cérébrale ou encore des problèmes de coagulation.(21)
Contrairement à ce que l'on pense, l'AVC peut se produire chez les personnes de tout âge. Il peut toucher aussi bien les bébés (principalement les prématurés), les enfants et les adolescents que les adultes et les personnes âgées. Les raisons qui provoquent un AVC chez un enfant ne sont pas les même que celles qui provoquent un AVC chez les personnes adultes ou âgées.(13)
3.4. Reconnaître les premiers signes d'un AVC
Les symptômes d’un AVC dépendent beaucoup plus de sa localisation que de son type. Ainsi, il est rarement possible de différencier un AVC hémorragique d’un AVC ischémique d'un point de vue purement clinique. Mais si le sujet présente des symptômes d’hypertension intracrânienne comme des vomissements, des maux de tête aiguë et une altération de la conscience (coma), l'AVC sera très probablement de type hémorragique.(21)
En effet, un AVC hémorragique provoquera un mal de tête soudain et intense, ainsi que des nausées et des vomissements à cause de la pression intracrânienne provoquée par le saignement et la formation de l'hématome. La personne touchée par un AVC hémorragique perdra les fonctions cérébrales de la région atteinte, mais pourrait aussi présenter des signes d’atteintes d’autres régions cérébrales environnantes. Les signes pourront donc s’avérer plus diffus. Un AVC hémorragique important peut provoquer, dès sa survenue, un coma.(19)
L'AVC est une cause majeure de décès et d'invalidité. C'est pourquoi il est important de reconnaître les premiers signes d'un AVC afin de réagir le plus rapidement possible. Les symptômes d'un AVC (ischémique ou hémorragique) renvoient à 3 signes typiques que l'on peut mémoriser grâce à l'acronyme VITE (ou en anglais FAST : Face (visage) - Arm (bras) - Speech (parole) - Time (temps)):
-
Visage
-
Incapacité à bouger
-
Trouble de la parole
-
Extrême urgence : appelez de l'aide rapidement. Plus vite la personne est prise en charge, plus elle aura de chance de survie et moins elle aura de séquelles.

[9] Les 3 questions à poser pour reconnaître un AVC :
1. la moitié du Visage s'affaisse : Demandez à la personne de sourire.
2. Incapacité à bouger l'un des 2 côtés du corps: Demandez-lui de lever les 2 bras.
3. Troubles de la parole : elle mélange des mots ou tient un discours étrange : Demandez-lui de répéter une phrase simple.(22)
4. Les séquelles de l'hémiplégie
Vous l'aurez ainsi compris, l'hémiplégie est un déficit neurologique provoqué par une lésion cérébrale affectant le système pyramidal, c'est-à-dire le chemin nerveuse principale qui transporte les ordres moteurs sous forme de flux électrique . Cette voie nerveuse est composée d'un ensemble de neurones impliqués dans les mouvements volontaires (image [10]): La voie pyramidale débute dans le cerveau au niveau de l'aire motrice dans laquelle les neurones pyramidaux sont implantés, et rejoignent d'autres cellules nerveuses implantées dans la moelle épinière ou dans le tronc cérébral (partie de l'encéphale qui relie le cerveau à la moelle épinière) appelées motoneurones. Les neurones pyramidaux transmettent alors leurs ordres aux motoneurones qui les véhiculent jusqu'aux muscles. Avant de parvenir à la moelle épinière, la fibre nerveuse change de côté au niveau du bulbe rachidien. Cela explique qu'une lésion qui se localise du côté gauche engendre une hémiplégie droite et inversement.(23)
Réalisation des mouvements volontaires
[10] Du cortex au motoneurones : Les axones des neurones pyramidaux doivent parcourir une grande distance pour atteindre leur cible, les motoneurones. On distingue par conséquent deux voies pyramidales descendantes qui prennent en charge les mouvements volontaires. La première se situe dans le tronc cérébral, là où se trouve le bulbe rachidien, et la seconde le long de la moelle épinière. Les motoneurones se situant dans le tronc cérébral stimulent les muscles du visage, de la mâchoire, de la langue et du pharynx par l’intermédiaire des nerfs crâniens. La seconde voie stimule quant à elle les motoneurones qui se trouvent dans la moelle épinière. Ceux-ci sont alors responsables du mouvement des membres supérieurs et inférieurs de l'hémicorps (bras, jambe...).(24), (25)

Les neurones pyramidaux possède un nombre important de ramifications appelées dendrites ainsi qu'une très longue fibre nerveuse appelé axone. Les dendrites permettent au neurone de recevoir énormément d'informations en même temps. L'axone est un prolongement unique du neurone qui envoie les ordres nerveux.

Suite à une lésion au niveau du SNC, la région du cortex endommagée perdra brutalement sa fonction neurologique. Les ordres d'exécution des mouvements volontaires ne seront alors plus transmis aux muscles. Il en découlera une paralysie d'une ou plusieurs parties de l'hémicorps opposé du lieu de ladite lésion. En plus des troubles moteurs, d'autres fonctions peuvent être altérées comme la mémoire et la sensibilité des membres paralysés (entre autres). En effet, d'autres régions peuvent être touchées, par exemple lors d’une hémorragie cérébrale, due à la compression des tissus avoisinants la lésion. Ainsi, la personne victime d'une telle attaque cérébrale pourra présenter d'autres atteintes neurologiques en fonction de l'aire cérébrale lésée (chaque aire cérébrale à une fonction bien précise).(19)
La sévérité de la paralysie dépendra de la localisation de la lésion mais aussi de l'individu. En effet, il existe différentes atteintes en fonction du lieu de la lésion. Dans certains cas, le bras et la jambe sont atteints, ou alors le bras, la jambe et le visage, dans d'autres cas seulement le bras et le visage sont atteints: Cela dépend de l'endroit où se situe la lésion dans le tronc cérébral mais aussi si elle se trouve dans le cortex ou dans la moelle épinière (image [11]).(26)
On distingue alors différentes formes d’hémiplégie en fonction de l'organe lésé. En effet, une lésion dans une zone du cerveau ne causera pas la même forme de paralysie qu'une lésion du tronc cérébral ou de la moelle épinière. Ainsi :
-
L’hémiplégie est dite proportionnelle lorsque la paralysie est égal sur tout l'hémicorps.
-
L’hémiplégie est dite non proportionnelle lorsque l’un des membres est plus atteint que l’autre. Un exemple est l'hémiplégie brachio-faciale qui se manifeste par une paralysie du bras et du visage.
L'hémiplégie diffère aussi en fonction de la gravité et de l'étendue de la lésion:
On parle d'hémiplégie partielle lorsque les membres paralysés peuvent récupérer certains mouvements après l'attaque cérébrale. On observe une diminution de la force musculaire et une mobilité amoindrie qui se manifestent par une maladresse, des troubles de la marche accompagnés d'une grande fatigabilité ainsi que des chutes d'un seul côté. Les mouvements réflexes sont toujours fonctionnels.(26)

[11] schéma du système pyramidal qui est responsable de la contraction musculaire (27)
Au contraire, on parle d'hémiplégie totale lorsque l'atteinte cérébrale est trop important pour qu'une récupération des mouvements soient possibles. Les membres paralysés ne peuvent alors plus bouger malgré tout effort déployé. Même les mouvements réflexes sont abolis.
Lorsque la lésion se trouve dans la partie haute du tronc cérébral ou dans le cerveau, le visage est touché. L'atteinte des muscles va se traduire par une chute de la paupière et un sourire asymétrique.(26)
Par ailleurs, l'hémiplégie s'accompagne de la modification du tonus musculaire. Ainsi, 2 types de paralysie peuvent être décrite en fonction de l'atteinte des muscles :
L'hémiplégie flasque se traduit par une perte du tonus musculaire. Les muscles sont alors mous et affaiblies ce qui rend les déplacements très difficiles. La marche peut se faire avec des moyens auxiliaires et beaucoup de travail de rééducation. De plus, lorsqu'un muscle est flasque et inanimé, il devient vite un poids lourd à (sup)porter. Prenons l'exemple d'une personne atteinte d'hémiplégie non proportionnelle brachio-faciale flasque: son bras paralysé sera un poids important à porter lui causant de fortes douleurs. En effet, l'épaule sera constamment étiré vers le bas ce qui peut provoquer de gros problèmes au niveau des ligaments et des articulation. C'est pourquoi, il est important de soutenir le bras et de faire régulièrement des séances de physiothérapie (minimum 1x par semaine) afin de mobiliser et de masser le bras et toutes les articulations et muscles adjacents.(26)
À l'inverse, l'hémiplégie spastique (aussi nommé spasmodique) se traduit par une exagération du tonus musculaire. Les muscles sont alors extrêmement rigides, contractés et tendus. Ces derniers se crispent involontairement et intensément. La spasticité est donc caractérisée par une contraction accrue ce qui, à long terme, rétrécit le muscle atteint. La crispation musculaire est très difficile à maîtriser: au niveau des membres supérieurs, la spasticité entraîne une difficulté de préhension définie par une atteinte plus aiguë au niveau de la main. La personne atteinte d'hémiplégie spastique gardera alors souvent le poing fermé, bras replié sur lui-même, pouce vers l'intérieur contre son corps. Elle aura ainsi beaucoup de difficultés à déplier son bras et à décontracter le muscle d'elle-même ou avec l'aide d'autrui. Au niveau des membres inférieurs, le pied ne se déplie pas correctement à la marche et la personne n'arrive pas à déposer son pied complétement à plat. À la marche, une personne lambda pose en premier son talon puis déplie tout le long du pied jusqu'à la pointe. La personne atteinte d'hémiplégie spastique n'arrivera plus à relever la partie avant du pied ainsi, elle ne s’appuiera que sur la pointe de son pied. Il s’agit ici d’une déformation que l'on nomme pied en équin ou pied-bot. Ce dernier est alors en extension forcée et repose sur le sol par son extrémité antérieure seulement. C’est une pathologie qui entraîne une boiterie parfois importante et une mauvaise posture générant d’autres pathologies dorsales mais aussi au niveau du bassin. Chez l'enfant, il faudra ainsi suivre sa croissance de près pour éviter toute malformation au niveau du dos. De plus, la spasticité entraîne une croissance ralentie voire une différence parfois importante de mesure entre les deux hémicorps de l'enfant.(28)
La spasticité engendre alors une restriction des mouvements volontaires et de fortes douleurs difficiles à neutraliser. La fatigue, des infections, des blessures profondes, la douleur ainsi que l'agitation émotionnelle renforcent la spasticité. Cependant, la spasticité présente des avantages contrairement à l'hémiplégie flasque. En effet, la spasticité renforce involontairement la musculature, ce qui permet d’éviter une atrophie musculaire. Elle permet aussi aux patients d’avoir un meilleur équilibre, notamment en position assise. La marche est alors rendue possible car les muscles sont raides et la personne peut ainsi tenir debout (avec ou sans moyens auxiliaires). Les contractions musculaires font bouger de temps à autre les articulations des membres paralysés et favorisent la circulation sanguine.(28)
Ainsi, la fonction motrice est la première a être touché lorsqu'une personne est victime d'une hémiplégie. Les troubles moteurs peuvent prendre la forme de:
-
trouble de l'équilibre
-
trouble de la coordination des mouvements fins (ataxie)
-
difficulté à exécuter des mouvements exigeant de la dextérité (apraxie ou trouble du geste)
-
réduction de l’endurance physique.
Mais aussi des difficultés de déglutition et de production de la parole (dysarthrie ou trouble de l'articulation) sont possibles.
Outre les troubles moteurs plus ou moins importants, l'hémiplégie provoque d'autres symptômes qui peuvent être plus ou moins graves suivant l'atteinte du système nerveux central :
4.1. Les troubles de la sensibilité
L'hémiplégie s'accompagne toujours de troubles de la sensibilité. Les troubles moteurs et de la sensibilité vont de pair c'est pourquoi on parle souvent de troubles sensorimoteurs. En effet, l'un des systèmes qui participent à l'exécution d'un mouvement volontaire est le système sensoriel: la commande motrice est toujours composée d'un message nerveux moteur (message nerveux efférent), et d'un message nerveux sensoriel (message nerveux afférent) (image [10]). Ces 2 voies nerveuses sont donc étroitement liées dans la commande du mouvement volontaire. L’interconnexion entre l'aire sensitives et l'aire motrice est primordiale pour percevoir et se mouvoir dans le monde qui nous entoure. Pour cela, chaque être humain possède un système sensoriel qui lui permet de ressentir les informations de son environnement mais aussi les informations de son corps: c'est le système somesthésique (ou somato-sensoriel). La somesthésie, dite aussi sensibilité du corps, constitue un des systèmes sensoriels de l'organisme. Elle désigne un ensemble de différentes sensations ressenties par un être humain : pression, chaleur, douleur... Ces sensations sont élaborées à partir des informations fournies par de nombreux récepteurs sensitifs situés dans les tissus de l'organisme tel que : les chimiorécepteurs (perception des stimuli chimiques), les mécanorécepteurs (perception de la pression), les thermorécepteurs (perception de la température), les nocicepteurs (perception de la douleur), les propriorécepteurs (perception, consciente ou non, de la position des différentes parties du corps dans l'espace)... La stimulation du corps est un besoin fondamental. En effet, on peut vivre en étant privé des autres systèmes sensoriels (cécité, surdité, agueusie ou anosmie), mais par contre la privation des stimulations somesthésiques provoque des troubles psychologiques graves et irréversibles.(29)
La réalisation d'un mouvement volontaire ne peut se faire sans perception. C'est pourquoi, l'aire somesthésique et l'aire motrice sont cote à cote dans le cerveau (image [5]) pour travailler ensemble dans l'élaboration d'un mouvement volontaire. Tout comme il existe une aire motrice pour chaque hémisphère cérébrale, il existe une aire somesthésique dans l'hémisphère gauche et une deuxième dans l'hémisphère droit. C'est pourquoi, l'hémiplégie s'accompagne toujours de troubles sensitifs plus ou moins important. En effet, la lésion cérébrale qui touche les nerfs pyramidaux va forcément toucher les nerfs sensitifs associés, qu'elle se trouve dans l'hémisphère gauche ou droite du cerveau. Les troubles de la sensibilité se manifestent alors par: (30)
-
des troubles sensitifs dits subjectives. Il s'agit de sensations souvent désagréables dans les membres paralysés qui peuvent parfois être difficilement supportables : la personne peut ressentir des fourmillements, des picotements, de l’engourdissement, voire des brûlures et/ou des décharges électriques.(30)
-
des troubles sensitifs dits objectifs. Il s’agit d’une diminution de la sensibilité au toucher, aux piqûres ou à la température. Par exemple, en cas de diminution de la sensibilité thermique, on peut tremper un pied dans un bain très chaud sans parvenir à sentir si l’eau est chaude ou froide. De plus, la personne peut avoir un changement de la sensation de l'hémicorps atteint. Cela peut se manifester par une diminution ou une perte de la sensibilité tactile que l'on nomme hypoesthésie. À l'inverse, la personne peut avoir une hypersensibilité tactile ou allodynie mécanique, c'est-à-dire une augmentation voir une exagération de la sensibilité qui transforme certaines sensations (tactiles, thermiques) en sensations de douleur. L'hyperesthésie est un terme qui signifie une hypersensibilité d'un ou de plusieurs sens. Il n'est donc pas seulement lié au sens du toucher. Ce trouble est lié à une lésion au niveau des mécano-récepteurs.(30)
-
des troubles sensitifs profonds (troubles de la proprioception). Comme expliqué plus haut, la proprioception fournit des informations sur la position du corps et des membres dans l’espace. Elle permet de conserver l’équilibre et de se déplacer dans l’obscurité sans tomber. Si la sensibilité profonde est atteinte, il n’est plus possible de se situer dans un espace les yeux fermés. Se déplacer dans l’obscurité devient alors extrêmement difficile : La personne se heurte aux meubles, perd l’équilibre et risque de chuter. Elle peut aussi avoir des problèmes d'équilibre en pleine journée. Les troubles de la proprioception peuvent aussi se manifester par des difficultés à ressentir les parties de son corps dans l'espace : par exemple il sera difficile pour la personne d'attraper son pied ou sa main si elle ne le/la voit pas. Lorsque ces troubles concernent les mains, la personne ne peut alors pas utiliser un clavier d’ordinateur sans regarder les touches, ou reconnaître des objets par le toucher sans les regarder.(30)
Les troubles sensoriels (des 5 sens) peuvent aussi se manifester selon l'étendu de la lésion. En particulier, les troubles visuels (par exemples vision floue, vision double, troubles du champ visuel) sont les plus communs en raison des nombreuses zones du cerveau impliquées dans la vision: il peut se produire alors une lésion du nerf optique, des voies et des aires visuelles, ainsi que de certaines aires frontales et sous-corticales.(30)
4.2. Les troubles de la déglutition ou dysphagie
Une lésion au niveau du tronc cérébral et/ou dans la région du cortex moteur et/ou somesthésique faciale, bucco-linguale, pharyngo-laryngée et/ou œsophagienne va entraîner des troubles de la motricité et/ou de la sensibilité de la face, de la bouche, de la langue, voire un défaut de coordination qui ont souvent pour conséquence des troubles de la déglutition (image [5] et [11]).(31)
Les troubles de la déglutition se produisent entre la mise en bouche des aliments et leur passage dans l’estomac. Ils peuvent avoir différentes causes (par exemple : manque de mobilité de la langue, paralysie des voiles du palais, de la bouche, des masticateurs, mauvais positionnement de la personne...). Ces difficultés à avaler ont pour conséquence la fausse-route, c’est-à-dire que les aliments n’empruntent pas le trajet de l’œsophage mais celui de la trachée et se retrouvent dans les voies respiratoires. Or des fausses-routes à répétition entraînent des étouffements et des infections pulmonaires récurrentes. Les troubles de la déglutition peuvent aussi avoir lieu à distance des repas. À ce moment-là, ils sont causés par la déglutition de la salive ou par les reflux gastro-œsophagiens (remontées brûlantes et acides vers la gorge).(31)
Les fausses-routes peuvent avoir lieu aussi bien avec des aliments solides qu'avec des liquides. Il est donc (fortement) recommandé de consulter une diététicienne pour déterminer l’alimentation la plus adaptée pour vous. Un repas d’une texture différente (aliments hachés, mixés) peut être proposé. Si des fausses-routes ont lieu avec les liquides, il convient d’ajouter une poudre épaississante afin de modifier la texture. La récupération de la déglutition évolue différemment en fonction de la lésion.(31)
Dans certains cas (les cas sévères ou les premiers temps après l'attaque), une sonde naso-gastrique, allant du nez à l’estomac, est installée afin de nourrir la personne. Une alimentation liquide équilibrée est alors introduite par la sonde, le temps qu'il faudra, en attendant de récupérer la musculature nécessaire à une bonne déglutition et d'avoir les bons réflexes pour adapter sa façon de manger. Une rééducation maxillo facial (ou de la mastication) est ensuite entreprise afin de revenir à une alimentation par la bouche le plus rapidement possible.(31)
Par la suite, des changements de comportements et d’habitudes alimentaire sont nécessaires à observer. Il est tout d'abord important d'apprendre à conserver le plaisir de manger en stimulant la vue, l'odorat et le goût (un bon livre qui peut être utile : "Saveurs partagées – La gastronomie adaptée aux troubles de la déglutition" aux éditions Sola). De plus, il faut observer un environnement calme, ne pas se presser, bien mâcher avant d'avaler, prenez de petites bouchées, ne pas boire en même temps que vous manger, ajustez votre position pour bien avaler, restez assis après chaque repas afin que la nourriture atteigne l'estomac et ne remonte pas le long de l’œsophage. Reposez-vous alors en position verticale pendant au moins 30 minutes après chaque repas... et bien évidemment, si vous avez des difficultés à avaler, ne soyez pas seul,-e lorsque vous mangez.(31)
4.3. Les troubles sphinctériens urinaires et recto-anaux (Difficultés à contrôler les selles et/ou l’urine)
Dans le cas d'une hémiplégie flasque, les troubles des sphincters se traduisent par une incontinence urinaire et/ou fécale. À l'inverse, une hémiplégie spastique engendre une rétention urinaire et/ou une constipation sévère. On parle alors de dysfonction intestinale neurogène ou intestin neurogène car la constipation ou l'incontinence sont causées par une atteinte des nerfs qui contrôlent les voies gastro-intestinales. Ces troubles intestinaux neurogènes s'accompagnent d'efforts expulsifs importants, de selles dures ou fragmentées, de sensation de rectum plein, de sentiment de blocage ou d'obstruction. Très souvent, la personne perd la sensation de besoin que ce soit pour aller à selle ou pour la miction. On parle de vessie neurogène lors de troubles vésicaux. La vessie peut perdre en tonicité, elle est alors atone ou hypotonique. À l'inverse, une vessie trop tonique est dite spastique. Les lésions qui causent ces dysfonctionnements sont localisées au niveau des nerfs contrôlant l'appareil urinaire. Ces lésions nerveuses peuvent ainsi provoquer des problèmes au niveau des reins, des uretères, de la vessie, de l'urètre et/ou des sphincters. L'un des principaux symptômes d'une vessie atone est l'incontinence par regorgement. Cela se produit parce que le muscle de la vessie (le détrusor) qui est atone ne se contracte pas et les sphincters urétral ne retiennent pas l'urine ce qui provoque des fuites urinaires. Une vessie atone résulte de lésions des nerfs périphériques ou de lésions de la moelle épinière. En cas de vessie spastique, la contraction vésicale et la relaxation du sphincter sont généralement non coordonnées. Il en résulte une dyssynergie vésico-sphinctérienne entre le détrusor et le sphincter urétral. Cela aura pour conséquence une incontinence par impériosité, c'est-à-dire des fuites involontaires précédée d'un besoin urgent et irrépressible d'uriner. La miction ne pouvant hélas être différée et retenue car l'envie d'uriner arrive subitement. Les autres symptômes de la vessie spastique sont une pollakiurie (fréquence excessive des mictions), une nycturie (une impériosité nocturne), une dysurie (douleur à la miction) et une rétention urinaire. Un spasme du sphincter pendant la miction peut empêcher la vidange complète de la vessie. De plus, des contractions intermittentes de la vessie vont provoquer des fuites urinaires. La spasticité vésicale résulte habituellement de lésions cérébrales ou de la moelle épinière. Les symptômes varient ainsi selon la localisation et la gravité de la lésion. Comme vous pouvez vous l'imaginer, le risque de complications graves est important : infections récidivantes, reflux vésico-urétéral causant une pyélonéphrite, des calculs urinaires, une distension vésicale aiguë... Certains hémiplégiques peuvent souffrir de troubles mixtes, c'est-à-dire de vessie atone et spastique causant des symptômes à la fois de la vessie atone et d'autres de la vessie spastique.(32)
4.4. Les troubles de la sexualité
Tout comme les autres symptômes de l'hémiplégie, les troubles de la sexualité sont directement liés à la lésion cérébrale, mais peuvent aussi être liés au répercussion psycho-émotionnel et comportemental chez la personne atteinte d'hémiplégie ou chez son/sa partenaire.(33)
Comme nous l'avons vu plus haut, la paralysie d’un hémicorps entraîne des troubles de la sensibilité de toute la partie du corps paralysée qui comprend les systèmes vésico- et recto-sphinctériens et donc aussi les organes génitaux. C’est pourquoi la personne peut avoir une perte de la sensibilité de toute la partie droite ou gauche de leurs organes sexuels. Comme la limite n’est jamais parfaitement définie, la personne peut avoir l’impression d’avoir totalement perdu la sensibilité de ces organes génitaux ou avoir une sensibilité diminuée : on parlera d'hyposexualité. L'inverse peut aussi se produire: une amplification de la sensibilité des organes génitaux peut se faire ressentir, de même qu'une amplification de l'orgasme: on parlera ici d'hypersexualité. L'intensité peut même être augmenté au point d'être douloureuse. Tout comme la récupération de l'hémiplégie, il peut y avoir une récupération de la sensibilité des organes génitaux. Ainsi, il faudra être patient et prendre en compte le facteur temps avant de considérer les lésions comme définitives.(33)
Plusieurs études ont été mené sur le rôle joué par le cerveau et par les voies nerveuses impliquées dans la réponse sexuelle humaine. En effet, la sexualité de l'être humain constitue une part extrêmement importante de sa vie qui dépasse largement le rôle de la reproduction. La sexualité qui est discutée ici comprend non seulement l’acte sexuel et ses préliminaires, mais aussi les diverses relations intimes et sentimentales entre êtres humains. La sexualité ainsi définie au sens large, est un besoin psychologique fondamental pour l’épanouissement de tout individu. Elle implique une interaction étroite et complexe de facteurs physiologiques, émotionnels, cognitifs et sociaux, qui peuvent être chacun ou tous compromis par une atteinte cérébrale. Ainsi, plusieurs zones du cerveau ont un rôle à jouer, plus ou moins important, pour un fonctionnement optimale des rapports sexuels, que ce soit chez l'homme ou chez la femme. Il est donc impossible d’affirmer l’existence d'un centre spécifique du contrôle encéphalique génito-sexuel.(34)
Les troubles de la sexualité ne dépendent donc pas de la latéralité de l'atteinte (côté droit ou gauche du cerveau qui a été détruit) mais plutôt du niveau de la lésion qui peut être cérébrale ou spinale (de la moelle épinière). Physiologiquement, la réponse sexuelle humaine est principalement cérébrale bien qu'elle soit d'abord initiée par les mécanismes réflexes régulés par la moelle épinière. Certaines stimulations (signaux sensoriels ou psychiques) déclenchent l’excitation sexuelle chez la femme et chez l’homme de manière automatique. Le système nerveux autonome va ainsi transmettre les messages nerveux d'excitation aux organes sexuels qui vont répondre de façon spécifique: sécrétions de substances hormonales et contraction des muscles lisses (constriction et dilatation des vaisseaux sanguins) et squelettiques (mouvements des muscles pelviens). Ces réponses physiologiques vont alors se traduire par l’érection et l’éjaculation chez l’homme ainsi que la lubrification et l’érection clitoridienne chez la femme. Ainsi, les troubles sexuels après un traumatisme cérébral vont se caractériser chez l'homme par des troubles de l'érection et de l'éjaculation ; chez la femme, par des troubles de la lubrification vaginale et de l'excitation. Elle pourra aussi ressentir une altération ou une modification de la qualité de son orgasme. "Heureusement, même dans les lésions cérébrales hautes avec anesthésie complète des organes génitaux externes et internes, la femme peut éprouver des sensations orgasmiques à la pénétration profonde grâce à une innervation du fond du vagin par le nerf vague venant de très haut non touché par le traumatisme. Les femmes décrivent des bouffées de plaisir, sorte de fourmillement qui remonte dans les seins et le cou et donne une sensation de plénitude".(35)
Ces réponses réflexes ne sont pas seules à participer à la réponse sexuelle. En effet, un nombre important de processus conscients prend place dans le cerveau, en interaction étroite avec les mécanismes intervenant au niveau de la moelle épinière. La réponse sexuelle va reposer sur un vaste ensemble de centres cérébraux. Ainsi, le cortex gère les composantes conscientes de notre sexualité tel que l'aspect motivationnel pour la prise de décision d’un comportement sexuel, les aspects moteurs pour initier, planifier et contrôler les mouvements du corps lors de la réponse sexuelle, ou encore l’évaluation du plaisir, l’élaboration et l’expression des émotions de manière générale. Ces dernières interviennent dans nos comportements sociaux, amoureux et de séduction. C'est pourquoi, les personnes victime d'un traumatisme cérébral ont fréquemment des difficultés à initier l'acte, à ressentir des sensations, à réaliser les mouvements et à se mettre dans les positions requises lors des relations sexuelles, mais aussi à se sentir attrayant et bien dans leur corps. La libido (désir sexuel) est ainsi très souvent affecté ce qui provoque une diminution de la fréquence des rapports. L'homme serait plus touché par une disparition totale des rapports sexuels après une attaque cérébrale que la femme. En effet, l'homme est profondément atteint dans sa virilité lorsqu'il rencontre un dysfonctionnement érectile car il cherche à tout prix à retrouver une érection pour revivre la pénétration.(34)
Les troubles sexuels varient en fonction de l'âge que la personne a lors de l'accident cérébrale mais aussi de la situation amoureuse de la personne victime de l'accident. En effet, dans les cas où la personne a connu une vie sexuelle plaisante voir épanouie avant la survenue de l'accident, elle aura tendance à toujours comparer ses performance à celles d'avant l'accident. Ainsi, l'homme plus que la femme présentera souvent des changements négatifs du fonctionnement sexuel au niveau du désir, de la capacité érectile, de l’orgasme, du temps consacré aux préliminaires et de la fréquence des rapports sexuels. Pour les personnes en couple lors de l'accident, leur vie sexuelle prendra un virage à 360°. Elle sera alors mise à rude épreuve au point où beaucoup de couple ne survivent pas aux changements.(34)
Pour un couple, les répercussion de l'accident sur leur vie affective et sexuelle est un réel challenge. Non seulement le corps de la personne hémiplégique change brutalement ce qui met à mal prestance et jeu de séduction : lorsque l'hémiplégie est proportionnelle et totale, le regard change, la bouche est tombante et la voix peut également être modifiée (lors de paralysie faciale). Mais aussi la dissymétrie du corps est un obstacle non négligeable qui peut alors être un frein pour trouver des positions qui soient réalisables ou tout simplement confortables pour la personne porteuse du handicap : son poids, son encombrement, la raideur de ses membres, ses douleurs, ses mouvements involontaires... Aux facteurs physiques s'ajoutent les facteurs psychologiques : la personne hémiplégique peut inconsciemment faire un parallèle entre la fonction sexuelle et le handicap moteur persistant et ainsi douter de ses capacités sexuelles. Angoissé à l’idée d’avoir des performances sexuelles supposément diminuées, il peut sciemment éviter tout rapport. Cette situation est fréquente chez l’homme. Il peut aussi considérer que l’image qu’il a de lui-même ou celle qu’il renvoie à son conjoint, est perturbée par l’hémiplégie résiduelle et ses attributs visibles (canne, déambulateur, vêtements et chaussures adaptés...). Mésestime de soi, honte voire culpabilité de ne plus être la femme ou l’homme qu’elle ou il était, et tel qu’elle ou il était aimé, conduisent là encore à l’isolement, au repli sur soi et à l’esquive des relations sexuelles. L’attitude du partenaire peut aussi être déterminante car elle peut conforter la personne hémiplégique dans l’idée qu’elle n’est plus attractive ou qu’elle est devenue un "poids" : peur de faire mal, peur de ne pas savoir, crainte du handicap... La femme ou le mari hémiplégique est une autre femme ou un autre homme, qu’il faut réapprendre à découvrir et à aimer... au moins physiquement, ce qui n’est pas toujours évident si un amour solide ne liait pas antérieurement le couple.(33)
La diminution de la communication verbale et non verbale contribue aux troubles de la vie sexuelle et affective. Le thème de la sexualité n’est pas facilement abordé par certains mais il est important d'en parler à un spécialiste (ou autres personnes apte à donner des conseils). Un sexologue peut simplement aider à verbaliser puis à étudier une stratégie pour améliorer à la fois la vie sexuelle mais aussi la vie relationnelle dans le couple. Une thérapie individuelle ou de couple peut être entreprise à tout âge.(35)
Quelques conseils bon à savoir :
-
Pendant le rapport, l’homme atteint d'hémiplégie évitera d’être dessus pour ne pas porter son corps avec ses bras et ainsi perdre son érection. La verge peut être lubrifiée pour éviter la perte de l’érection au moindre frottement.(image [12])
-
L’orgasme a souvent lieu sans éjaculation, ce qui est mal vécu. Il faut alors expliquer à la personne atteinte que le plaisir n’en pas modifié et qu’elle n’est pas seul dans ce cas. Les asiatiques, soit environ le tiers de la population mondiale, s’appliquent à dissocier orgasme et éjaculation dans un but d’élévation spirituelle: c'est ce qu'on appelle le tantrisme. Quand les hommes présentant une hémiplégie apprennent cela, ils s’en trouvent apaisés.
-
La pénétration n'est pas obligatoire dans un rapport sexuel, d'autant plus que, la plupart du temps, la femme atteint l'orgasme le plus souvent en se touchant. Ainsi, on informe l'homme sur la façon d’obtenir eux-mêmes du plaisir et d’en donner à leur partenaire, puisque la peur d’être quittés s’ils ne peuvent pénétrer leur conjoint/-e est omniprésente. Il faut aussi rassurer les hommes sur le fait qu’une femme peut être épanouie sans pénétration, leur indiquer comment donner autrement du plaisir, par le biais du clitoris, des rapports buccogénitaux ou par l’utilisation des doigts. Et si le couple en a envie et que la femme désire une pénétration, il est alors possible d'introduire des objets sexuelles à leur rapport comme par exemple un vibromasseur, un godemichet... (je parle ici de couple hétérosexuel. bien sûr, cela s'applique à toute sexualité confondue).
-
Après l’orgasme, il existe une nette sédation des contractures et des douleurs sous-lésionnelle durant quelques heures.
Grâce à ces moyens, le coït devient possible.(34)


[12] Quelques exemples de positions à entreprendre après une attaque cérébrale.(33)
Quelque soit le niveau d’atteinte lésionnelle, il s’agit de développer les fantasmes et créer de nouvelles voies de plaisir (stimulation mécanique par le toucher, stimulation psychique par les fantasmes, éveil de la sexualité tantrique). Il faudra sortir des rôles imposés par la société (ou par les anciennes habitudes), avec davantage de gestes tendres, des échanges qui érotisent l’ensemble du corps. Il convient ainsi d'inciter le couple à développer leurs autres sens et dépasser la peur de l’échec, se concentrer sur le changement de rythme de la respiration, l’apparition de sueur ou de frisson. S’adapter à une perte de sensibilité génitale nécessite de découvrir une autre façon de toucher, d’approcher l’autre et de l’éveiller au plaisir. Progressivement, la stimulation des mamelons, lèvres, bouche, nuque, oreilles vont provoquer un « para-orgasme » qui apporte détente et bien-être. Si les partenaires sont bien l’un avec l’autre, à l’écoute de leur corps et de leurs sensations, le plaisir est au rendez-vous. C’est par une réflexion sur la sexualité, par l’acquisition de nouvelles façons de faire, en apprenant à mieux communiquer et à gérer les difficultés que la personne atteinte d'hémiplégie et son compagnon/sa compagne pourront à nouveau s’épanouir dans leur vie sexuelle. Ce long parcours de confiance, de découverte de l’autre et d’amour en vaut vraiment la peine.(34)
4.5. La douleur
Des douleurs apparaissent très fréquemment après une lésion cérébral; c'est même la complication la plus courante avant les infections (urinaires, pulmonaires) ou les chutes. Elles commencent habituellement quelques jours ou semaines après le traumatisme et deviennent souvent chroniques. Il s'agit de douleurs neuropathiques c'est-à-dire causées par une lésion du système nerveux central ou périphérique. Elles peuvent être constante ou intermittente et sont généralement de forte intensité. Elles sont donc très invalidantes. Il peut y avoir 3 sortes de douleurs neuropathiques : (36)
-
les douleurs neuropathiques centrales causées par une lésion au niveau de la moelle épinière ou du cerveau
-
les douleurs neuropathiques périphériques causées par une lésion au niveau des nerfs périphériques
-
les douleurs spasmodiques causées par la spasticité
Les douleurs neuropathiques ressenties par les personnes atteint d'hémiplégie sont associées à des troubles sensoriels. Ainsi, ces personnes éprouvent souvent des dysesthésie, c'est-à-dire des troubles de la sensibilité qui peuvent se manifester par une hyperpathie (syndrome douloureux caractérisé par une réponse exagérée à un stimulus répétitif qui persiste à l'arrêt du contact), une allodynie (douleur causée par un stimulus qui, normalement, n'est pas douloureux), une hyperalgésie (réponse exagérée à une stimulation qui normalement est douloureuse)... Le contact avec le chaud ou le froid, un léger effleurement de la peau ou un drap posé sur la jambe peuvent être très douloureux. Certains tissus en contact avec la peau peuvent être même insupportable ce qui rend la tâche de se vêtir très compliquée pour certaines personnes hémiplégiques. En particulier l'hiver lorsqu'il faut superposer plusieurs couches d'habits. Non seulement, le contact du tissu sur la peau est douloureux mais en plus, l'accumulation des vêtements est lourd à porter.(36)
Ces douleurs comprennent aussi des céphalées, des douleurs musculo-squelettiques ou des douleurs spasmodiques. Elles peuvent provenir des muscles, des articulations ou encore des viscères.(36)
Le type de douleur le plus fréquent comprend la douleur de l’épaule du membre paralysé dit algoneurodystrophie ou syndrome douloureux régional complexe (SDRC). Ce syndrome est localisé autour d’une ou plusieurs articulations, qui associe une douleur continue avec une sensibilité exagérée à un stimulus. Le SDRC peut alors provoqué un enraidissement progressif de l'épaule, des troubles circulatoires et trophiques (concerne la nutrition des tissus). De plus, le poids du bras paralysé augmente la douleur de l'épaule et peut provoquer des sub-luxations. Avec une bonne prise en charge, ce syndrome disparaît le plus souvent dans les 12 à 24 mois. Plus rarement, la douleur persiste pendant plusieurs années et peut aussi devenir chronique. Lorsque le SDRC est d'origine spastique, il est possible de faire des injections de toxine botulique dans le(s) muscle(s) spastique(s) qui donnent souvent de bons résultats.(37)
Les facteurs déclenchant les douleurs neurologiques dans l'hémicorps paralysé peuvent être des stimuli internes, comme le stress et les émotions fortes, ou des stimuli externes. Ces douleurs semblent être la plupart du temps chronique, souvent constante et permanente, mais chez quelques patients, ces douleurs diminuent avec le temps. Les qualificatifs de la sensation douloureuse utilisés par les patients hémiplégiques sont : des sensations de brûlure; des douleurs sourdes, piquantes, tranchantes, fulgurantes, pulsatiles, coupantes; des fourmillement douloureux; de l'engourdissement ou encore des crampes.(37)
Ces douleurs diminuent ainsi grandement la qualité de vie, augmentent la fatigue, perturbent le sommeil, affectent l’humeur et le fonctionnement social, et augmentent la mortalité à long terme.(37)
Les traitements médicamenteux de première intention pour ce type de douleur sont des antidépresseurs ou des myorelaxants (relaxant musculaire). Si les médicaments ne fonctionnent pas, une thérapie non invasive appelée stimulation magnétique transcrânienne (TMS) peut être envisagée. La TMS envoie de courtes impulsions de champs magnétiques dans le cerveau. Si les douleurs empoisonnent la vie de la personne atteinte d'hémiplégie, il est possible d'envisager une stimulation électrique du cerveau. Ce traitement est une opération qui consiste à implanter des électrodes dans la membrane recouvrant le cerveau (stimulation du cortex moteur) ou plus en profondeur dans le cerveau (stimulation cérébrale profonde).(36)
Pour finir, il ne faut pas négliger les douleurs psychologiques. Il arrive que les personnes victimes d’un traumatisme cérébral aient du mal à surmonter le choc de l’accident et les changements entrainés par le handicap. Si des symptômes tels que tristesse, fatigue, perte d’intérêt, désespoir, isolement, irritabilité, manque d’appétit, troubles du sommeil, pensées suicidaires et autres apparaissent, il faut en parler très vite à son médecin, à une personne de confiance ou même à des associations ou des numéros d'aides (par exemple la main tendue qui est un numéro gratuit en Suisse: 143). Ils peuvent être le signe d’une dépression. Qu'elles soient physiques ou psychiques, les douleurs peuvent ralentir la récupération de l'hémiplégie.(38)
4.6. L'héminégligence ou négligence spatiale unilatérale (NSU)
L'héminégligence se traduit par l'incapacité à détecter des objets ou des informations situés dans l’hémi-espace du côté opposé de l'atteinte cérébrale. Ce syndrome est le plus souvent due à une lésion dans l'hémisphère cérébral droit. L’espace corporel ou extra-corporel intéressé est donc l’hémi-espace gauche! Rares sont les cas de négligence droite.(39)
Les personnes atteintes de NSU occultent donc complètement le côté gauche de leur environnement (image [13]). Elles ne prendront pas en compte leur environnement du côté gauche et n’auront donc pas conscience de le voir, de le sentir, de le ressentir… Il s’agit presque d’un cas de déni puisque les fonctions visuelles sont intactes, tout comme les fonctions motrices et sensorielles.(40)
L'héminégligeance ne concerne pas seulement le champ visuel. Le corps est aussi impliqué. Ainsi, les personnes atteintes d'héminégligence se comportent comme si une partie de leur corps n'existait pas. Par exemple, "un patient héminégligent hurlait aux infirmières qu'on lui retire la jambe morte qu'il avait dans son lit. En réalité, il s'agissait de sa propre jambe gauche !" explique le neurologue, Dr Oliver Sacks.(39)
Les personnes présentant une héminégligence :
-
Ne mange pas le côté gauche de leur assiette,
-
Ne se maquille/rase pas le côté gauche du visage,
-
Ne se souviennent pas des évènements ayant eu lieu dans leur environnement gauche,
-
Ne reviennent pas à la ligne mais au milieu du paragraphe quand elles écrivent ou lisent un livre,
-
Ne lisent que la partie droite du journal,
-
N’entendent pas les sons venant de gauche, voir ne sentent pas que vous touchez leur partie du corps gauche,
-
Ne regardent pas à gauche lorsqu'elles traversent une rue...
Ainsi, elles doivent être accompagnée dans la vie de tous les jours car ce n'est pas un trouble sans danger.(39)

[13] Illustrations de patients souffrant d’héminégligence spatiale.(41)
De plus, les personnes qui présentent une NSU n’ont pas conscience de leurs déficits. La prise en charge et la rééducation sont donc compliquées à mettre en place. Par exemple, la personne qui dessine la moitié de la fleur à l'impression de dessiner la fleur en entier comme son champs visuel gauche ne lui révèle pas la moitié manquante (image [13]). Heureusement, la majorité des cas d’héminégligence sont réversibles après quelques mois. Notamment grâce à la plasticité cérébrale : le lobe non-touché peut compenser le déficit. Mais la pathologie peut aussi prendre une forme dite chronique, avec non-disparition du trouble après 6 mois.(40)
4.7. L'aphasie ou trouble du langage
L'aphasie affecte la capacité à s'exprimer et à comprendre la langue orale et écrite. Ce trouble s'accompagne de dyslexie, de bégaiement ou de difficultés d'élocution ainsi que de difficultés à la lecture et à l’écriture. Les personnes qui souffrent d'aphasie ont du mal à trouver les mots et peuvent avoir des difficultés à comprendre le sens des mots qu'elles entendent ou qu'elles lisent. L'aphasie est causé par une lésion des zones spécifiques du langage qui se situent dans l'hémisphère gauche du cerveau. Ainsi, les personne aphasiques seront celles atteintes d'hémiplégie droite.(38)
4.8. La fatigue chronique
La fatigue chronique que ressentent les personnes hémiplégique est causée par l'atteinte cérébrale. En effet, le cerveau ne fonctionnant plus à 100%, il ne peut plus assurer autant de fonctions cognitives qu'avant l'attaque. La fatigue ressentie est alors intense et inhabituelle : les personnes ne se reconnaissent plus car elles n'arrivent plus à résister à l'effort. Elles sont constamment fatiguée! Ce n'est donc pas une simple fatigue mais un réel syndrome car ce type de fatigue ne disparait pas après une nuit de sommeil. En effet, il s'agit d'une fatigue neurologique contre laquelle il n'est pas possible de lutter. Il faut au contraire aménager sa journée pour respecter ce besoin de repos du cerveau.(42)
Des critères de définition du syndrome de fatigue chronique (SFC) ont été développés en 1988 puis redéfinis en 1994. Comme quoi, la recherche scientifiques et la médecine ne se sont intéressés que très récemment à l'état de fatigue extrême que pouvaient ressentir les personnes victime d'un traumatisme cérébrale. Le SFC, en dehors d'un traumatisme cérébral, est alors défini comme étant "une fatigue invalidante et inexpliquée évoluant depuis au moins 6 mois"; cette fatigue ne devant pas être expliquée par une pathologie médicale ou psychiatrique. Le débat sur son origine physique s’est alors poursuivi. Les difficultés pour trouver des causes strictement organiques à cette fatigue intense ont contribué à son manque de reconnaissance et de prise en charge.
Les médecins ont longtemps cru que le SFC présent chez les personnes cérébrolésées étaient causée par une dépression. Alors que la fatigue dans la sclérose en plaques était étudiée depuis 1984, la notion de fatigue après une attaque cérébrale n’est apparue qu’à partir de 1999. Des recherches scientifiques datant de 2013 ont démontré que la fatigue chronique éprouvée par les personnes atteintes d'hémiplégie n'étaient en faite pas associée à une dépression. Les recherches se sont alors poursuivies à propos des caractéristiques principales de cette fatigue chronique et c'est ainsi qu'une définition du SFC chez les personnes cérébrolésées a pu être établie comme étant : "un manque d’énergie pour réaliser les activités, un besoin anormal de plus de sommeil, une fatigabilité accrue durant les activités et le besoin de plus de repos et de siestes, avec une imprédictibilité de la fatigue et une moindre tolérance au stress". Le SFC est alors enfin considéré par le milieu médical comme étant une réelle pathologie invalidante qui associe un épuisement physique persistant, excessive et inexpliqué à des douleurs diffuses, des troubles du sommeil, des troubles neurocognitifs et neurovégétatifs (troubles du système nerveux autonome).(43)
Les personnes victimes d'une attaque cérébrale décrivent une fatigue de nature différente de celle ressentie avant l’attaque. Le SFC a alors un énorme impact dans la vie de ces personnes et sur leurs activités du quotidien. En effet, elles souffrent tellement de cette fatigue intense qu'elles peuvent ainsi être amenés à éviter certaines activités physiques ou mentales, professionnelles ou sociales, pour se reposer. Ceci entraînera donc une augmentation progressive de l’invalidité par un déconditionnement physique, mental et un retrait social.(43)
De plus, ce syndrome est associé à d’autres symptômes neurologique, principalement neurocognitifs et neurovégétatifs : on constate ainsi des difficultés de concentration, des troubles de l’attention et de la mémoire à court terme. Sur le plan neurovégétatif, les personnes souffrant de ce syndrome ont une augmentation de leurs symptômes habituels liés à l'hémiplégie comme par exemple leurs troubles intestinaux et/ou urinaires, mais aussi peuvent présenter une chute de la pression artérielle avec une intolérance à la position debout. D’importants troubles du sommeil sont toujours présents. Ces personnes ressentent également des douleurs de type fibromyalgique ainsi que des céphalées. Globalement, les symptômes liés à un SFC sont les mêmes que ceux d'un état grippal qui se prolonge. En effet, certaines personnes ont des symptômes évoquant une pathologie infectieuse, tels que des maux de gorge, des ganglions qui gonflent, et une impression de perte de la régulation thermique avec des sensations de chaud/froid.(44)
Pour palier à tout cela, mieux vaut organiser sa journée en fonction des moments où la fatigue se fait le plus ressentir (donc prévoir les activités en dehors de ces moments) et ne pas hésiter à faire une sieste.(44)
4.9. Les troubles psychologiques
La dépression est l’un des troubles psychologiques les plus rencontrés après une attaque cérébrale. Deux type de dépression peuvent apparaître: La dépression mineure et la dépression majeure. La première est caractérisée par la présence d’une humeur dépressive ou d’apathie accompagnée de 3 à 4 des symptômes suivants : diminution ou augmentation de l'appétit ou du poids, insomnie ou hypersomnie, agitation ou ralentissement psychomoteur, perte d'énergie, sentiment de dévalorisation ou de culpabilité inappropriée, perte de concentration et idées suicidaires récurrentes. La seconde est caractérisée par la présence de plus de 4 des symptômes ci-dessus.(45)
Dans la littérature, il est fréquent de rencontrer le terme dépression vasculaire ou dépression endogène, pour caractériser une dépression ayant pour origine des lésions cérébrales. La dépression peut aussi être appelée dépression réactionnelle car elle peut apparaître en réaction au handicap et non aux lésions. Certaines études ont ainsi essayé d’identifier les régions cérébrales impliquées dans le développement de la dépression chez les personnes cérébrolésées. La dépression majeure est le plus souvent observées lors de lésions dans l’hémisphère gauche ou située dans le lobe frontal. De plus, des lésions situées à l'avant du cerveau sont le plus souvent responsable de dépression majeure alors que des lésions se trouvant à l'arrière du cerveau sont responsable de dépression mineure.(45)
La localisation de la lésion n’est pas le seul facteur à jouer un rôle dans l’apparition de la dépression. En effet, la dépression peut apparaître en réaction aux limites imposées par le handicap, comme par exemple : les troubles du comportement, la fatigue, la perte d’autonomie, les troubles moteurs et sensitifs ainsi que l’adaptation psychologique à la maladie. De plus, les conséquences sociales, comme les changements dans la vie conjugale et familiale dus au handicap, la diminution de l’aptitude à travailler, la perte de réseau social sont des facteurs qui favorisent également la survenue de la dépression.(45)
Les troubles anxieux constituent le deuxième trouble psychologique le plus fréquent après la dépression chez les personnes cérébrolésées. L'anxiété et la dépression sont souvent associés mais du point de vue neurologique, il a été démontré dans plusieurs études que les symptômes anxieux seraient plus observés lors d’une lésion de l’hémisphère droit alors que la dépression aurait pour origine une lésion dans l'hémisphère gauche comme nous venons de le voir.(45)
L’inquiétude d'une récidive est aussi une des pensées obsédantes lors de dépression et de troubles anxieux après une attaque cérébrale. De plus la diminution de l’appétit, l’apathie, le ralentissement psychomoteur et la diminution de l’estime de soi sont des symptômes typique de dépression réactionnelle. De plus, une personne victime d'un AVC à l'âge adulte est plus à risque d'éprouver une dépression majeure qu'une personne victime d'hémiplégie congénitale ou apparue dans l'enfance. En effet, la personne adulte ayant vécu une vie sans trop problème jusque-là, ne rencontrant aucune limite physique avant l'accident, aura alors tendance à se comparer à cette vie d'avant, qu'elle mettra même parfois sur un piédestal. Elle sera alors bloquer dans le passé, éprouvera longtemps de la colère, ce qui sera un frein pour la reconstruction d'une nouvelle vie. Ces personnes ont alors beaucoup de mal à s'adapter à leur nouveau corps qui leur inflige, selon elles, des limites et les empêchent de mener une vie dite "normal" ou une vie rêvée.(46)
En effet, les personnes hémiplégiques vivent souvent mal le handicap. Elles se sentent frustrées et impuissantes parce qu'elles ne sont plus capables de s'exprimer correctement et sont bloquées par leur corps et dans leur corps : leur cerveau voudraient faire beaucoup plus que ce que leur corps leur permette. Cette frustration typique de l'hémiplégie est malheureusement vécu par toutes personnes handicapées et malades chroniques. Ce corps qui leur impose un frein à leur envie devient un poids lourds à porter. Être ancré dans ce corps handicapé est alors une souffrance quotidienne et très difficile à supporter c'est pourquoi, elles développent très souvent des "sorties de corps" appelées dépersonnalisation, ou déréalisation. Ce trouble est caractérisé par une sensation persistante ou récurrente de détachement de son propre corps ou de ses propres processus mentaux, en se sentant comme un observateur extérieur de sa propre vie (dépersonnalisation), et/ou par une sensation de détachement de son environnement (déréalisation).(47)
Les troubles psychotiques sont une complication rare qui survient dans seulement 1% des cas après une attaque cérébrale. La psychose apparaît généralement suite à une lésion du lobe fronto-pariétale droite. Des hallucinations auditives ont été rapportées après des lésions du tronc cérébral.(45)
Les troubles psychologiques ralentissent donc le processus de rétablissement des patients après une attaque. Comparé à des personnes atteintes hémiplégies qui ne présentent pas de dépression ni d'autres troubles psychologiques, la perte de fonctionnalité est plus importante, les capacités cognitives sont davantage atteintes et le taux de mortalité est aussi plus élevé de 50%. Heureusement, un traitement rapide et efficace de ces troubles peut exercer un effet positif, tant sur les symptômes ressentis, que sur les conséquences fonctionnelles et cognitives de l'attaque.(46)
4.10. Les troubles du comportement : lorsque l'être aimé devient un étranger
Plusieurs types de modifications du caractère ou du comportement peuvent survenir après une attaque cérébrale. Ils sont fréquents et assez peu connus (et donc reconnus). Parmi ces troubles, on observe : (48)
-
troubles de l'attention et de la concentration
-
réduction/perte de motivation, d'initiative
-
labilité émotionnelle, hyperémotivité
-
crises d'angoisse, crises de panique
-
états maniaques
-
phobies (espace, vertige, agoraphobie...)
-
détérioration cognitive, démence
80 à 90% des personnes cérébrolésées sont victimes de troubles de l’attention et de la concentration. Ces personnes ont alors le sentiment de rapidement décrocher dans une conversation, dans le suivi d’une émission ainsi que pour mener à bien une tâche. L’inattention est à l’origine d’une distraction entraînant une sensation de perte de la mémoire alors que cette dernière n’est aucunement atteinte. Ceci est simplement une difficulté à fixer ce qui vient d’être dit.(49)
Dans certains cas peut apparaître une perte de la motivation ou de l’initiative qui peut interférer fortement avec les activités de la vie quotidienne et imposer aux proches une présence importante. Ceci peut être la conséquence de l’attaque mais est fréquemment liée à l’atteinte de certaines régions du cerveau comme le thalamus, la région frontale et l’hémisphère droit.(49)
Dans d’autres cas, les personnes cérébrolésées peuvent éprouver une indifférence aux émotions, de l’agressivité ou une intolérance à la frustration. L'inverse peut aussi s'observer: des émotions trop vivent, une hypersensibilité ou encore une tolérance excessive à des situations banales sont ressenties par les victimes de traumatisme cérébrale. Ces situations sont très dures à vivre pour l'entourage, mais en connaître la cause permet aux proches de comprendre qu'ils ne sont pas responsable de ce changement de caractère. Ces comportements sont les conséquences directes des lésions cérébrales que ces personnes victime du traumatisme ont subi. En effet, une atteinte de l’hémisphère droit peut entraîner une lésion de la partie du cerveau responsable de l’empathie, tandis qu’une lésion de l’hémisphère gauche porte atteinte à la capacité d’apprendre de nouvelles informations et risque de causer une dépression. Bien entendu, ces troubles sont également très invalidants et peuvent fortement entraver les relations sociales.(49)
Un traumatisme cérébral peut aussi être à l’origine de troubles des fonctions intellectuelles et de troubles de la mémoire qui vont retentir sur l’autonomie des personnes cérébrolésées et être à l’origine d’une démence. La fréquence de la démence après une attaque cérébrale est évaluée à 20%, pouvant atteindre 40% en cas de récidive. Ces modifications du comportement ou du caractère secondaire à l’attaque vont également avoir un retentissement sur les proches, les relations et les activités sociales.(49)
4.11. Les troubles de l'apprentissage et du développement chez l'enfant
Un retard de l'apprentissage et du développement va se manifester chez l'enfant ayant eu une atteinte cérébrale précoce. En effet, qu'elle se soit produite avant la naissance (ante natale), pendant la naissance (périnatale) ou dans les premières années de vie, cette atteinte cérébrale aura de lourdes conséquences pour le développement et l'apprentissage de l'enfant atteint d'hémiplégie. Ces difficultés s'ajouteront alors au handicap moteur ce qui est une charge supplémentaire pour un enfant débutant sa vie. Ces troubles handicaperont alors l'enfant dans ses relations, sa réussite scolaire puis professionnelle.
Les enfants porteurs de lésions cérébrales précoces présentent très fréquemment, en raison des réseaux neuronaux atteints, des troubles neurovisuels et exécutifs, des difficultés de mémoire (notamment de mémoire à court terme et de travail), des limitations attentionnelles (trouble déficitaire de l’attention) et une fatigabilité importante. Ces troubles cognitifs, dont la sévérité ou la nature ne sont pas corrélés à la sévérité du handicap moteur, se répercutent sur les capacités d’apprentissage scolaire et portent principalement sur la lecture, l’écriture, et les mathématiques. Ils concernent en premier lieu l’écriture, en raison des troubles du graphisme dus aux difficultés motrices ou praxiques (enchaînements automatiques de gestes réalisés dans un but précis). Ces troubles cognitifs varient alors selon l'étendue mais surtout la localisation de lésion cérébrale. En effet, une hémiplégie droite affectera la parole, le langage et la lecture tandis qu'une hémiplégie gauche portera le plus souvent sur des troubles graphique et visuo-spatiale.(50)
Les troubles de l'apprentissage les plus fréquents sont (le préfixe "DYS" signifie "trouble, difficulté"):
La dyslexie (trouble de la lecture) :
L'enfant rencontrera des difficultés majeures pour associer les phonèmes (sons du langage) avec les graphèmes (symboles écrits). Sa lecture sera lente, lui demandant un effort soutenu, entrecoupée par de fréquentes pauses devant des mots longs ou inconnus, pour lesquels il aura besoin de temps pour déchiffrer alphabétiquement le mot en question. Le plus souvent, la dyslexie apparait suite à une lésion dans l'hémisphère gauche.(51)
La dysphasie (trouble de la parole) :
De même que chez l'adulte, l'enfant victime d'attaque cérébrale présentera un trouble de la parole, ou dysphasie, entraînant des altérations dans l'organisation du langage. Ce trouble peut atteindre la compréhension mais aussi l'expression. Ainsi, l'aphasie ou perte de la parole, est un trouble du langage qui apparait suite à une lésion de l'hémisphère gauche, mais aussi dans les régions frontale, temporale et/ou pariétale (où se situent les aires de Broca et de Wernicke). La perte du langage n'est pas forcément totale, et peut présenter des variations considérables d'un enfant à l'autre: les mots ne viennent pas, d’autres mots arrivent à la place, les mots sont faux ou transformés, ils sont mal articulé... Parmi les troubles de la parole, le bégaiement est l'un des troubles de l'apprentissage et du développement les plus fréquents des enfants victimes d'hémiplégie gauche.(50)
La dysgraphie (trouble du dessin et de l'écriture) :
L'enfant écrira de manière lente et irrégulière. Il aura des difficultés d’automatisation du geste, hésitant sur l’amplitude des lettres et différenciant mal les graphèmes visuellement proches. Il se fatiguera anormalement vite du fait des nombreuses tâches motrices et praxiques que cela impliquera pour lui et de l’effort qu’exigera de lui le fait d’écrire. (51)
La dyspraxie (aussi appelée trouble développemental de la coordination) :
Les gestes de l'enfant seront lents, maladroits et réalisés de manière plus ou moins adaptée d'une fois à l'autre. L'enfant ne saura donc pas coordonner ses gestes. Il n'aimera pas faire des puzzles ou des jeux de construction. Il ne saura non plus pas couper sa viande et il devra être aidé pour s'habiller. Souvent, il cassera ou laissera tomber ce qu'il touchera.(51)
La dysorthographie ( trouble de l'orthographe) :
L'enfant a souvent une écriture illisible et peine à automatiser la correspondance entre un son (phonème) et une lettre (graphème). Ils vont de plus présenter des difficultés à se représenter visuellement l’orthographe des mots. Différentes formes de dysorthographie existent : la dysorthographie de surface est caractérisée par des difficultés à écrire les mots irréguliers. La dysorthographie phonologique regroupe les difficultés à écrire des mots nouveaux. La dysorthographie mixte, la plus fréquente, cumule les deux types de difficultés. Des progrès sont constatés mais le trouble persistera tout au long de la vie.(51)
La dyscalculie (trouble du calcul) :
L'enfant souffrira d’une difficulté à dénombrer des collections d’objets, particulièrement lorsque celles-ci sont présentées dans une configuration aléatoire, à aligner les nombres dans les exercices de calcul écrit en colonnes, à situer la position des unités, dizaines, centaines... On parle alors de dyscalculie spatiale. Mais aussi, un défaut de la représentation mentale des doigts pourrait également perturber l’acquisition des capacités numériques, les doigts jouant un rôle de pré-représentation du nombre chez le jeune enfant (avant 8 ans).
Les troubles des fonctions exécutives :
Les fonctions exécutives sont les habilités du cerveau permettant l'adaptation à des situation nouvelles, comme par exemple l'élaboration de stratégies, planification de tâches à accomplir (anticipation et réalisation logique), le maintien de l'attention et la surveillances de l'avancement des tâches jusqu'à la réalisation du plan. Ainsi, l'enfant va rencontrer beaucoup de difficulté dans les épreuves testant plusieurs notions, dans lesquelles s’enchaînent des exercices faisant appel à des connaissances variées et exigeant un effort de flexibilité mentale.(52)
Tous ces troubles de l'apprentissage sont particulièrement invalidants dans les tâches longues et complexes, les environnements bruyants, mais aussi lors d’états de fatigue, de stress ou encore de douleurs ce qui affectera encore plus l'enfant. De plus, l'enfant devra contrôler sa posture, sa force et la direction de ses mouvements. Il devra aussi moduler les contractions des différents muscles et gérer à la fois le temps et l'espace, ce que les enfants dyspraxiques ne parviendront pas à faire en raison des lésions cérébrales affectant la motricité.(51)
Pour finir, les douleurs et la fatigue chronique rendent difficile la disponibilité pour les apprentissages. Elles peuvent résulter des efforts nécessaires pour le maintien postural. De plus l'enfant en situation de handicap devra se lever très tôt car il met beaucoup plus de temps que les autres enfants en santé à se préparer et se déplacer. Les journées des enfants atteints d'hémiplégies sont alors très chargées physiquement et psychologiquement: des journées qui ressemblent alors plus à des entraînements sportifs imposés par leur handicap que de nombreuses personnes sans handicap (aussi bien des enfants que des adultes en santé) auraient du mal à supporter.(50)
5. Traitements : l'hémiplégie, peut-on en guérir?
La médecine étant en constante évolution, il est naturel, pour une personne qui ne connaît pas l'hémiplégie et ses conséquences, de se poser la question: est-ce que l'on peut guérir d'une hémiplégie? La réponse est à la fois simple et complexe: Simple car, malheureusement, on ne peut pas guérir de l'hémiplégie. Toutefois, il est possible d'avoir une amélioration puis une stabilisation des troubles locomoteurs et autres complications dont souffrent la personne hémiplégique. Il existe alors de nombreux traitements à entreprendre selon les troubles qu'elle présente. Et c'est là que la réponse est complexe car il n'existe de pas un remède miracle mais plusieurs traitements qui visent à améliorer le quotidien de la personne. Pour cela, il faut agir et c'est à nous, hémiplégique, de faire le nécessaire pour prendre notre santé, notre vie en main. En effet, le mental a une place primordial dans la guérison.
Pour commencer, l'hémiplégie étant causé par une lésion cérébrale, il est primordiale de réagir le plus rapidement possible afin de limiter et/ou de réparer les dégâts au niveau du système nerveux central. En effet, une prise en charge immédiate permet parfois de dissoudre le caillot de sang ou l'athérome afin de rétablir la circulation sanguine dans la ou les zone(s) touchée(s) du cerveau. Lorsqu'il s'agit d'une hémorragie cérébrale, il est éventuellement possible d'opérer afin de réparer le vaisseau abîmé. Mais cela dépend de la zone du cerveau touchée et de son accessibilité car toute chirurgie comporte des risques, et surtout une neurochirurgie. De plus, une hémorragie cérébrale est plus dure à contenir et malheureusement, les zones déjà lésées ne peuvent pas être réparées. Les méthodes chirurgicales sont donc limitées. En effet, ces dernières sont entreprises afin de limiter et de contenir l'évolution de la lésion cérébrale pour éviter au maximum de trop lourdes séquelles. Mais, les neurones déjà atteints ne pourront jamais ressusciter. Notamment en cas d'AVC où les lésions au cerveau sont irréversibles.(53)
Dans certains cas (AVC ischémique, anévrisme...), la neurochirurgie pratiquée au plus vite après la survenue des premiers symptômes de l'attaque permet de résoudre et de traiter la partie affectée du cerveau. De cette manière, les effets de l'hémiplégie et les conséquences de celles-ci sur le corps vont se résorber jusqu'à disparition complète. En effet, la neurochirurgie réalisée dans les premières heures après la survenue de l'attaque permet de revasculariser la zone atteinte. Ainsi les neurones n'auront pas le temps d'être en état d'anoxie et vont ainsi rester en vie.
Une fois la cause ayant provoquée la paralysie détectée puis neutralisé, on passe à la deuxième étape qui consiste à aider la personne hémiplégique à récupérer une fonction motrice par le biais d'un protocole de réadaptation adapté. En effet, chaque personne devra parcourir son propre chemin de guérison (rapide pour certains, plus lent pour d'autres ou encore par palier pour certains...). C'est pourquoi chaque protocole doit être adapté en fonction de la personne. De plus, le temps de récupération est variable d'une personne à l'autre et n’est pas toujours complète bien que certains gestes puissent être amélioré longtemps après l’attaque. Cependant, la rééducation doit être mise en place au plus tôt pour réduire le plus de séquelles possible et gagner en autonomie. Elle débutera à l’hôpital et se poursuivra à domicile ou dans un centre spécialisé. Il faudra aussi contrôler au mieux les facteurs de risque pour réduire la survenue de récidives (surtout en cas d'AVC).(38)
Le traitement de l'hémiplégie est donc adapté aux besoins de chaque patient. Une équipe de divers professionnels de la santé intervient alors au mieux dans la rééducation afin de prévenir les complications secondaires de l'hémiplégie et surtout de restituer la meilleure autonomie possible. Malgré les nombreux spécialistes qui lui gravite autour, le patient doit rester maître de sa rééducation car il est important qu'il se réapproprie son corps et qu'il apprenne à aimer l'image qu'il renvoie. Mais aussi parce que la rééducation dépendra en partie de lui. C'est vrai qu'il aura une bonne récupération de ces mouvements avec de bons spécialistes mais ces derniers n'ont pas le pouvoir de rééduquer son cerveau à sa place.
En effet, le principe de la rééducation est la stimulation des processus de plasticité cérébrale (voir mon article "Rallumons notre cerveau"). On cru pendant longtemps que les neurones touchés lors d’un choc cérébral n’avaient aucun pouvoir de régénération et mourraient définitivement. De nombreuses recherches ont été mené sur la récupération post-AVC. C'est ainsi que l'on découvrit qu'il existait des processus de guérison et de régénération de certains neurones, mais surtout la formation de nouveaux réseaux neuronaux : c'est cela que l'on appelle la plasticité cérébrale. Ce processus est la base de l'apprentissage. Que l'on soit enfant ou adulte, l'apprentissage crée de nouvelles connexions entre les neurones. Les recherches menées sur la récupération après une attaque cérébrale, quelle qu'elle soit, ont prouvé que ce processus était le même dans le cas de la réhabilitation. En effet, lors d'une attaque cérébrale, des neurones meurent laissant une trace indélébile dans notre cerveau. Cette trace, c'est ce que nous appelons une lésion. Et comme toute lésion à n'importe quel endroit du corps, elle laisse une cicatrice (c'est ce que l'on peut voir par IRM). Comme nous le savons depuis longtemps, le cerveau commande le reste du corps par des connexions synaptiques (neurologiques). Or ces connexions ne peuvent s'établir par dessus les cicatrices. Les connexions neurologiques se feront donc différemment que dans un cerveau non-lésé, en détournant les cicatrices. Notre cerveau est malléable, comme de la pâte à modeler: les connexions peuvent se faire à côté de la lésion ou alors dans une zone voisine du cerveau. Des neurones peuvent changer de fonction, et se voient réattribué une nouvelle tâche. Ainsi, avec une bonne rééducation, il est possible de retrouver certaines fonctions motrices : les gestes peuvent être plus lent, plus maladroits mais ils sont réalisables ; et c'est ça le plus important! Ainsi, grâce à la capacité de notre cerveau à récupérer après un trauma, nous pouvons agir sur notre corps.(53)
La rééducation est composée de multiples facettes dont la mise en œuvre au service du patient doit être personnalisée, c’est-à-dire adaptée non seulement à ses désordres cognitifs et locomoteurs, mais aussi à sa personnalité antérieure à l'attaque cérébrale, à ses aptitudes physiques et intellectuelles. Ces connaissances sont essentielles pour une personnalisation optimale de la prise en charge afin de comprendre les désordres post-lésionnels du patient. Bien sûr, il faut tenir compte aussi de l'environnement du patient pour répondre au mieux à ses besoins. Une bonne rééducation se base sur trois objectifs. Le premier est de stimuler les processus de plasticité cérébrale afin de conduire le patient à développer de nouveaux circuits neuronaux pour maintenir et/ou restaurer la fonction altérée sans recourir aux processus fonctionnels de compensation. L’action dans les premiers mois après l'attaque est déterminante. Le deuxième objectif est de prévenir la survenue de complications qui aggraveraient l’état du patient et pourraient avoir des conséquences redoutables sur le pronostic fonctionnel et parfois vital. Cet objectif demeure majeur, principalement pendant les périodes aiguës. Le troisième objectif est de conduire le patient à son autonomie optimale, quelle que soit la sévérité des séquelles.(54)
La rééducation s’appuiera alors sur quelques principes essentiels : la forte interaction sensibilité-motricité et cognition-motricité, des exercices centrés sur la tâche à améliorer, le choix de tâches ayant un but signifiant pour le patient, la répétition de l’exercice jusqu’à l’apprentissage, l’intensité croissante des stimulations... Ainsi, selon les besoins, la rééducation permet d’améliorer la préhension, l’équilibre, la marche, la communication et les autres troubles associés à l'hémiplégie. Les premiers mois après l’attaque cérébrale sont essentiels, mais la rééducation doit être continuée sur toute une vie ou le plus tard possible (dépendamment de la personne et de la sévérité des séquelles). En effet, dès l'arrêt de la stimulation, les membres paralysés reviennent à leur état initial : immobile. Et l'immobilité des membres qu'entraîne la paralysie est responsable de complications que les spécialistes de médecine physique et de réadaptation essayent de prévenir dès la prise en charge initiale. Parmi ces complications, il y a : (54)
-
Des douleurs au niveau des différentes articulations immobilisées : l'épaule est souvent touchée avec un raidissement des muscles (spasticité) et une inflammation locale.
-
Des rétractions musculo-tendineuses peuvent apparaître.
-
Les os des personnes hémiplégiques sont fragilisés et perdent de la densité osseuse (ostéopénie) car les lésions cérébrales engendrent des anomalies de la vascularisation des os.
-
Enfin, la position assise dans un fauteuil roulant ou la situation alitée peuvent favoriser les escarres (nécrose de la peau au niveau des points d'appui) et les problèmes veineux comme des troubles de la circulation veineuse, un risque de phlébite ou des œdèmes.
Mais la principale complication reste bien sûr la perte d'autonomie. Tout doit être fait pour tenter de récupérer une mobilité la plus complète possible.(55)
6. Prise en charge : qui sont ces professionnels de la santé
Le physiothérapeute
Le physiothérapeute (se dit en Suisse) ou kinésithérapeute (se dit en France ou au Canada) : Comme nous venons de le voir, le physiothérapeute a pour objet la récupération cérébrale de la fonction perdue, non par compensation mais par récupération des mécanismes neurologiques en eux-mêmes. Il cherchera ainsi à améliorer les mouvements devenus difficiles ou impossibles par des exercices spécifiques. Ces exercices visent à mobiliser le plus possible les membres atteints pour stimuler les zones lésées ou plutôt les neurones avoisinant la lésion afin de créer de nouveaux réseaux neuronaux. Cette rééducation se fait par la contrainte, c'est à dire que l'on force les membres paralysés à bouger en empêchant les membres fonctionnels de s'activer à la place pour éviter le développement de compensations (dans la mesure du possible bien évidemment). Avec ce traitement, le patient retrouve le contrôle qu'il a sur ses muscles, renforce sa masse musculaire et ses capacités motrices. La récupération dépendra de l'intensité du traitement effectué, du degré de faiblesse musculaire et des causes qui ont causé l'affection. Ainsi, il n'y a pas de durée fixe pour une rééducation. Certaines durent 1 à 2 ans, d'autres plusieurs années voir toute une vie (comme expliqué plus haut).(54)
Le physiothérapeute s’appuie sur l'étroite relation entre les systèmes sensoriels, moteurs et cognitifs pour rééduquer les différents troubles de l'hémiplégie. Ces thérapies font appel à différentes modalités sensorielles, comme par exemple le toucher via le massage. En effet, ce dernier est très utilisé (et important) pour stimuler le contact afin de créer des connexions neuronales dans l'aire sensorimotrice. En effet, se toucher ou se faire toucher de façon positive est crucial pour la survie de l'homme et favorise l'apprentissage. Par le feedback manuel, le physiothérapeute aide le patient à prendre conscience de son corps et structurer son image corporelle. Ainsi, il l’aide à apprivoiser sa nouvelle image, inévitablement altérée par ses incapacités.(54)
Le physiothérapeute fera appel aux différents stimuli dépendamment du trouble présent chez la personne atteinte d'hémiplégie. La physiothérapie se base alors sur la capacité du cerveau à se réorganiser à partir de stimuli afin de trouver des zones cérébrales intactes pour compenser les fonctions perdues par les parties du cerveau lésées.(54)
L’ergothérapeute
L'ergothérapeute cherche à adapter le quotidien de son patient pour qu'il puisse évoluer un maximum dans son environnement. Il aidera à trouver des solutions pratiques et fonctionnelles avec son patient pour que ce dernier puisse s'adapter au mieux à sa vie quotidienne et gagner en autonomie. L'ergothérapeute va ainsi être essentiel pour lui réapprend à effectuer des actes fondamentaux comme s’habiller, se coiffer, se laver, etc.. Il se déplacera à domicile afin de connaître l'environnement de son patient pour le conseiller sur les aménagements à faire.(54)
L’ergothérapeute contribue aussi à la rééducation de la préhension par des activités manuelles. En effet, l'ergothérapeute travaille main dans la main avec le physiothérapeute. De plus, il y a une part de son travail qui touche à la rééducation des troubles neuropsychologiques participant à l’autonomisation et à la réadaptation à domicile, mais aussi professionnelle.(54)
Le logopédiste
Le logopédiste (se dit en Suisse) ou orthophoniste (se dit en France ou au Canada) rééduque les troubles du langage et plus largement de la communication. Il travaille également sur les troubles de la mémoire, les troubles visuo-spatiaux, ainsi que les troubles de la déglutition.(54)
Le psychothérapeute
Le psychologue (ou psychiatre) aidera, avant tout, son patient à surmonter le traumatisme de l'accident. En effet, le stress post-traumatique n'est pas à prendre à la légère et nécessite une thérapie à par entière. De plus, il a un rôle de soutien du patient et de sa famille, voire des équipes médicales. Spécialisé en neuropsychologie, il contribue à guider et à effectuer la rééducation des troubles du comportement.(54)
Un psychomotricien est utile et intervenir dans les soins aux patients lourdement handicapés.
Dépendamment des troubles présents chez la personne atteinte d'hémiplégie, l'équipe peut s'agrandir et se compléter par : (54)
-
un orthoptiste en cas de troubles oculaires.
-
un physiothérapeute du périnée pour les troubles des sphincters afin d'aider le patient à contrôler sa vessie et ses intestins. Plusieurs techniques peuvent être utilisées selon les troubles et leurs sévérités : massage interne ou externe, sonde vaginale ou rectale, techniques de respiration, neuromodulation ou électrostimulation du nerf tibial postérieur (au niveau de la face interne de la cheville)...
-
un sexologue pour les troubles de la sexualité.
-
un orthoprothésiste, souvent extérieur à l'équipe, intervient ponctuellement lorsqu'il y a des moyens auxiliaires à adapter ou à fournir au patient. En effet, ce dernier peut avoir besoin de dispositifs, tels que des marcheurs, des appareils orthopédiques ou même parfois une chaise roulante, pour compléter le traitement. Des aménagements spécifiques peuvent également être nécessaires afin de préserver l’autonomie de la personne en situation de handicap. Cela peut concerner la cuisine (plan de travail mobile, placards facilement accessibles... ), ou la salle de bains (douche aménagée afin d’effectuer des transferts aisés... ).
-
l'assistant social peut être utile lorsque la personne atteinte d'hémiplégie présente des troubles psychologiques et/ou du comportement affectant sa vie privée, c'est-à-dire : conseils et démarches pour les aides sociales financières et humaines, orientation professionnelle...
-
les infirmiers et aides soignants ont une place importante pour les soins à domicile, par exemple, en cas de troubles de la déglutition, de problèmes vésicaux ou intestinaux, ou encore en cas de soins de trachéotomie ou de gastrostomie.
-
une nutritionniste/diététicienne en cas d'intolérances ou d'allergies alimentaires. En effet, l'hémiplégie est souvent accompagné d'intolérances/d'allergies alimentaires à cause des troubles intestinaux dont souffrent les personnes atteints d'hémiplégies.
Pour orchestrer et guider tout ce petit monde, le médecin spécialiste en médecine physique et de réadaptation (MPR) assure le dépistage et le traitement des complications, régule l’intervention des différents thérapeutes concernés et définit avec l’équipe les objectifs à atteindre. Au-delà de la phase active de rééducation, il suit le patient en consultations régulières pour adapter le traitement et la rééducation selon l'état du patient et ses avancées, mais aussi aux nouvelles technologies. De plus, le médecin spécialiste MPR est en liaison étroite avec toutes les structures d’amont indispensables pour les soins : neurologie, neurochirurgie, cardiologie, réanimation, chirurgie orthopédique, proctologie et/ou urologie.(54)
En plus de traiter la cause de l’hémiplégie, il convient de mettre en place des traitements pour les divers symptômes associés, dont le plus fréquent est la raideur musculaire ou spasticité. Elle peut être traitée localement via des injections de toxine botulique ou avec des médicaments par voie orale ou intraveineuse. Ces derniers sont évités de plus en plus car ils déclenchent une addiction et une dépendance que l'on essaie au maximum d'éviter. Ainsi, le traitement de première intention est la toxine botulique qui s'avère très efficace. Le traitement chirurgical peut aussi être envisagé en dernier recours.(56)
Il peut y avoir une épilepsie associée à l’hémiparésie avec des manifestations cliniques (crises convulsives) qui sont plus ou moins précoces. Le plus souvent les crises cèdent avec un traitement médicamenteux.(56)
Des traitements alternatifs (acupuncture, la réflexologie, l'hypnose, shiatsu, reiki...) peuvent être très utile, notamment pour traiter la spasticité. En effet, cette dernière augmente en cas de fortes émotions tel que le stress, l'anxiété, la colère... Ainsi, il est bien de trouver des techniques pour relâcher la pression et donc la tension musculaire afin de tendre vers une vie sereine et heureuse.

"Mieux vaut boiter sur le bon chemin que de courir sur la mauvaise route"
- Saint Augustin
Cet article est le plus long du site. J'ai essayé d'aborder toutes les facettes de l'hémiplégie afin de représenter au mieux le quotidien d'une personne atteinte de ce handicap. Ce handicap dépendant de la personne et présentant diverses formes, j'ai sûrement oublié des aspects de l'hémiplégie.
Comme vous avez ainsi pu le constater, le handicap physique ne se réduit pas aux difficultés motrices. La paralysie ne représente que la partie visible. La face cachée de l'hémiplégie est grande et les troubles associées sont parfois plus handicapant à vivre au quotidien (dépendamment des troubles présents bien évidemment). Ne jugez ainsi jamais une personne à son apparence (cette phrase est d'une banalité, je vous l'accorde. Mais malheureusement, il est important de la rappeler car peu s'en souvienne lorsque la situation se présente à eux): Respectez-vous les uns les autres!
Disclaimer :
Je ne suis ni médecin, ni neurologue, ni thérapeutes:
Le contenu de cet article est de la vulgarisation scientifique écrit par moi-même avec l'aide des articles cités en bas de page
par Célimène le 10 août 2020
(1) https://www.mpiconseil.com/handicap-invisible/handicap-invisible/
(2) https://fr.wikipedia.org/wiki/Paralysie
(3) https://sante-medecine.journaldesfemmes.fr/faq/23617-paralysie-definition
(4) https://www.visiblebody.com/fr/learn/nervous/system-overview
(5) https://parijatakayurveda01.blogspot.com/2019/08/types-of-paralysis-and-their-treatment.html
(6) https://sante.lefigaro.fr/sante/maladie/hemiplegie/quest-ce-que-cest
(7) https://www.schoolmouv.fr/cours/l-effort-physique/fiche-de-cours
(10) https://soutien.profexpress.com/motricites/
(12) https://www.arcinfo.ch/articles/lifestyle/sante/affronter-la-paralysie-cerebrale-297036
(13) https://www.aboutkidshealth.ca/fr/Article?contentid=854&language=French
(15) http://www.docdunet.fr/docs-sante/accident-vasculaire-cerebral-avc/
(16) https://icm-institute.org/fr/actualite/laccident-vasculaire-cerebral/
(17) https://www.coeuretavc.ca/avc/questce-quun-avc/les-types-d-avc
(18) https://www.aboutkidshealth.ca/fr/Article?contentid=855&language=French
(19) https://cnfs.ca/pathologies/accident-vasculaire-cerebral-ischemique-et-hemorragique
(20) https://www.revmed.ch/RMS/2017/RMS-N-560/Dissections-carotidiennes-et-vertebrales-spontanees
(21) https://www.doctissimo.fr/html/sante/principalespatho/sa_547_cade.htm
(22) https://www.aucoeurdelavc.fr/symptomes-d-un-avc/
(23) https://sante.lefigaro.fr/sante/maladie/hemiplegie/quest-ce-quil-se-passe
(24) http://www.innoverensvt.com/archives/2018/04/12/36315872.html
(25) https://www.alamyimages.fr/photos-images/pyramidal-neuron.html
(26) https://sante.lefigaro.fr/sante/maladie/hemiplegie/quels-sont-principaux-symptomes-moteurs
(27) http://www.fondation-thierry-latran.org/maladie-de-charcot/sla-dite-maladie-de-charcot/
(28) https://www.spv.ch/__/frontend/handler/document/42/2794/spastik_3_14_f.pdf
(29) https://fr.wikipedia.org/wiki/Somesth%C3%A9sie
(30) https://www.planetesante.ch/Maladies/Sclerose-en-plaques
(31) https://www.aucoeurdelavc.fr/wp-content/uploads/2017/07/avc_l9_trouble-deglutition_apres-avc.pdf
(33) http://www.moteurline.apf.asso.fr/spip.php?article245
(34) https://www.unige.ch/formcont/files/6614/4829/9936/MemLN2013.pdf
(35) https://www.handirect.fr/difficultes-sexuelles-liees-au-type-de-handicap-2/
(36) http://www.neuromedia.ca/comment-traiter-les-douleurs-neuropathiques-apres-un-avc/
(38) https://www.aucoeurdelavc.fr/wp-content/uploads/2017/07/avc_livret4.pdf
(40) https://www.parlonspeuparlonscience.com/spip.php?article234
(41) https://www.rfj.ch/rfj/Programmes/emissions/Format-A3/L-heminegligence.html
(42) http://avcoiseouest.over-blog.com/2016/01/la-fatigue.html
(43) https://pepite-depot.univ-lille2.fr/nuxeo/site/esupversions/f5f2aea2-6c30-42ef-9f52-deade0f5617b
(44) https://www.revmed.ch/RMS/2015/RMS-N-496/Syndrome-de-fatigue-chronique
(45) https://doc.rero.ch/record/209193/files/HESAV_TB_Kilchherr_2013.pdf
(46) https://fr.medipedia.be/depression-news/la-depression-apres-un-avc
(48) https://www.capretraite.fr/blog/sante/surmonter-changement-de-caractere-dun-proche-apres-avc/
(49) https://www.chu-nantes.fr/troubles-du-comportement-et-du-caractere-apres-un-avc
(50) http://www.imc.apf.asso.fr/spip.php?article246
(51) http://www.medecine.ups-tlse.fr/dcem3/module03/11.%20LANGAGE%2032%20(f)%20langage.pdf
(52) https://edu.ge.ch/site/capintegration/pathologies-chroniques/linfirmite-motrice-cerebrale-imc-2/
(53) https://sante.journaldesfemmes.fr/fiches-maladies/2521579-hemiplegie-peut-on-guerir-paralysie/
(54) http://terrat.romain.free.fr/MEMOIRE/BIBLIO/ARTICLES/EMC/r%E9%E9ducation%20apr%E8s%20AVC.pdf
(55) https://sante.lefigaro.fr/sante/maladie/hemiplegie/quelles-sont-complications
(56) https://www.sante-sur-le-net.com/maladies/handicap/hemiplegie/
